Tot ce trebuie să știi despre melanom: simptome, tratament și prevenție
Luna conștientizării cancerului de piele
Cuprins
- Ce este melanomul și de ce este considerat cea mai agresivă formă de cancer de piele
- Melanomul poate fi vindecat dacă este depistat timpuriu
- Cum arată un melanom și când trebuie să te îngrijoreze o aluniță
- Care sunt simptomele melanomului
- Cum poate fi prevenit melanomul
- Care sunt cauzele și factorii de risc pentru melanom
- Ce tipuri de melanom există
- Cum se stabilește diagnosticul de melanom
- Care sunt stadiile melanomului malign
- Care este rolul biopsiei de ganglion santinelă pentru melanom
- Ce opțiuni de tratament există pentru melanom
- Programează-ți un control dermatologic
- Întrebări frecvente despre melanom
Ce este melanomul și de ce este considerat cea mai agresivă formă de cancer de piele
Melanomul cutanat este un tip de cancer de piele care apare atunci când melanocitele (celulele care produc melanina – pigmentul pielii, ochilor și părului) încep să se dezvolte anormal și formează o tumoră.
Această tumoră se dezvoltă adesea dintr-o aluniță obișnuită. În alte cazuri, melanomul apare ca o nouă formațiune pe pielea aparent sănătoasă.
Melanomul este întotdeauna malign (canceros). Nu există melanom benign. Este cel mai agresiv cancer de piele pentru că evoluează rapid și se răspândește în alte zone ale corpului (produce metastaze).
Este cel mai agresiv cancer de piele pentru că evoluează rapid și se răspândește în alte zone ale corpului (produce metastaze).
Melanomul în România:
- peste 2.200 de persoane diagnosticate anual;
- incidența bolii este în creștere;
- boala este descoperită frecvent când este deja în stadii avansate;
- doar 24,7% din pacienți supraviețuiesc, comparativ cu peste 90% în țările occidentale.
Din cauza lipsei de informare și necunoașterii simptomelor melanomului, pacienții din România merg la medic când acest cancer este în stadii avansate. De aceea în țara noastră rata de supraviețuire este mult mai mică decât în Occident.
Melanomul poate fi vindecat dacă este depistat timpuriu
Evoluția melanomului este de cele mai multe ori foarte rapidă:
- În stadiile incipiente, melanomul poate fi îndepărtat complet printr-o excizie simplă, fără alt tratament.
- Dacă nu se intervine rapid, boala se extinde tot mai adânc în piele și celulele canceroase ajung în ganglionii limfatici învecinați, ceea ce necesită un tratament mai complex.
- În stadiile cele mai avansate melanomul produce metastaze la rinichi, ficat, creier sau oase.
Când melanomul este identificat în stadii incipiente:
- Șansele de vindecare și de supraviețuire pe termen lung sunt cele mai mari.
- Tratamentul este mai simplu, de mai scurtă durată și mai ușor de suportat.
- Riscul de metastază este mai mic.
În acest articol îți explicăm care sunt simptomele și factorii de risc ai melanomului.
Inspectează-ți frecvent starea pielii și mergi la un consult dermatologic imediat ce apare o modificare suspectă.
Programează-ți un control dermatologic în fiecare an, pentru că medicul poate descoperi semnale de alarmă pe care tu nu le observi.
Diagnosticul precoce îți poate salva viața!
Îți punem la dispoziție tot ce ai nevoie pentru tratamentul melanomului cutanat:
- Toată gama de investigații pentru stabilirea diagnosticului de certitudine;
- Echipe multidisciplinare de medici cu supraspecializări în domeniu;
- Tratamentul corect și complet;
- Monitorizare postterapeutică și evaluări periodice.
Cum arată un melanom și când trebuie să te îngrijoreze o aluniță
La început melanomul poate fi confundat cu o aluniță obișnuită sau cu o pată pigmentară. De aceea nu este întotdeauna ușor de identificat fără o evaluare medicală. În unele cazuri se produce prin transformarea unei alunițe existente, iar în altele apare ca o nouă formațiune, pată pigmentară sau leziune pe piele.
Ca să depistezi cât mai devreme un melanom, este important să îți inspectezi regulat pielea. Îți explicăm mai jos cum să recunoști semnalele de alarmă. Dacă observi o modificare suspectă sau un simptom neobișnuit, vino cât mai repede la un control dermatologic.
Cum te ajută regula ABCDE să recunoști un melanom incipient
Alunițele normale au în general o formă relativ regulată și nu-și schimbă aspectul în timp.
Ca să depistezi modificările care pot indica un melanom incipient, aplică regula ABCDE:
- A – Asimetrie. O aluniță benignă e rotundă sau ovală, cu suprafața care poate fi împărțită imaginar în două jumătăți aproape identice. Dacă jumătățile devin inegale ca dimensiune sau contur, alunița este suspectă.
- B – Borduri neregulate. Dacă marginile aluniței nu mai sunt la fel peste tot, conturul nu mai este bine delimitat de jur-împrejur sau are porțiuni estompate, vălurite sau zimțate poate fi un semn de melanom.
- C – Culoare neuniformă. Când o aluniță are mai multe culori (pot fi nuanțe de maro, negru, roșu, roz, alb sau albastru), mai ales dacă sunt distribuite inegal, devine suspectă.
- D – Diametru. De obicei un melanom are diametrul de 6 milimetri (cam cât un creion), mai mare decât o aluniță normală, dar în stadiu incipient poate fi mai mic. În general, e bine ca alunițele și petele pigmentare mari să fie evaluate dermatologic, iar orice aluniță care se extinde ca suprafață este motiv de îngrijorare.
- E – Evoluție. Orice schimbare a aspectului sau comportamentului unei alunițe (dimensiune, formă, textură, culoare sau simptome precum sângerare ori mâncărime) este un semnal de alarmă.
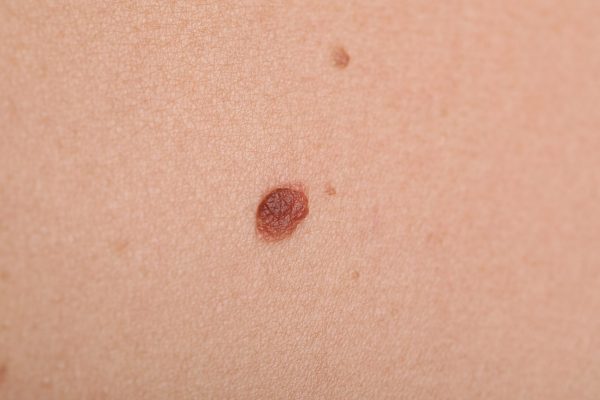
Aluniță obișnuită
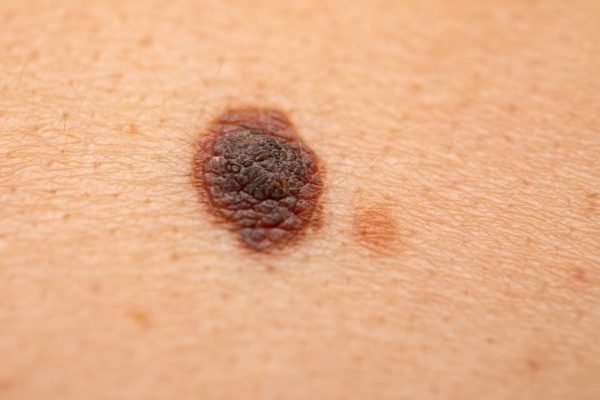
Melanom
Melanoamele, ca și alunițele, nu arată toate la fel. Imaginile au rol de exemplificare.
De reținut: nu orice aluniță modificată înseamnă melanom, dar orice schimbare trebuie evaluată de un medic dermatolog.
Care sunt simptomele melanomului
Melanomul se poate manifesta diferit de la o persoană la alta și poate arăta altfel pe piele.
- În stadiile incipiente de obicei nu există simptome; leziunea nu provoacă disconfort și poate trece ușor neobservată.
- În stadiile avansate pot apărea durere sau sângerare, semne că boala a evoluat.
Pentru depistarea precoce a melanomului aspectul leziunilor este mai important decât disconfortul. De cele mai multe ori acest cancer se manifestă prin leziuni noi sau modificări ale celor existente, simptome care pot fi depistate prin autoevaluarea regulată a pielii și cunoașterea semnelor de alarmă.
Cele mai frecvente semne care pot indica prezența unui melanom includ:
- Modificarea unei alunițe sau formațiuni (pete) pigmentare existente. Orice schimbare de dimensiune, formă, culoare, textură sau contur este un semnal de alarmă (vezi regula ABCDE de mai sus).
- Creștere rapidă în suprafață. Orice aluniță existentă sau nou apărută care se dezvoltă vizibil în scurt timp este suspectă de melanom.
- Răspândirea pigmentului pe piele. O pată maronie, negricioasă sau de altă culoare care apare în jurul unei alunițe poate fi semn de melanom.
- Apariția unei noi alunițe sau pete pigmentare. Este suspectă după vârsta de 30 de ani, mai ales dacă se produce în zone care nu au fost expuse la soare sau solar. Melanomul poate apărea chiar și în palmă, în talpă, sub unghii sau pe mucoase.
- Apariția inexplicabilă a unei răni. Melanomul poate provoca formarea unei răni deschise pe piele, fie în zona unei alunițe existente, fie într-un alt loc.
- Durere sau sângerare. Dacă o aluniță crescută în volum îți provoacă durere sau disconfort când o apeși sau doar o atingi, ori dacă sângerează, este un semnal de alarmă.
- Mâncărime. Dacă o aluniță îți provoacă mâncărime fără vreun motiv aparent (traumatism, inflamație), este un simptom suspect.
De reținut:
- Un melanom poate avea una sau mai multe din manifestările de mai sus.
- Melanoamele se comportă diferit și nu arată toate la fel.
- Un melanom în stadiu incipient nu produce simptome ca durerea sau disconfortul.
- Durerea și/sau disconfortul pot fi semne de gravitate sau a unei forme mai agresive a bolii.
- Nu orice modificare înseamnă neapărat că a apărut un melanom, dar trebuie analizată cât mai repede de un medic dermatolog.
Cum poate fi prevenit melanomul
Poți reduce semnificativ riscul de apariție a melanomului respectând câteva măsuri simple:
Evită expunerea excesivă la soare.
Radiațiile ultraviolete (UV) sunt principalul factor care favorizează apariția melanomului. Evită să stai la soare între orele 11:00 și 16:00, când radiațiile au intensitatea maximă. Expunerea intensă, chiar dacă nu este frecventă, ci doar în vacanțe, favorizează apariția melanomului.
Folosește zilnic cremă de protecție solară. Aplică o cremă cu factor de protecție SPF 30 sau mai mare și spectru larg (UVA și UVB), chiar și în zilele înnorate sau iarna. Repetă aplicarea la fiecare 2 ore sau după baie ori dacă ai transpirat.
Poartă haine, pălărie și ochelari care să te protejeze. Pantalonii sau fustele lungi, bluzele care acoperă cu totul brațele, pălăriile cu boruri largi și ochelarii de soare cu protecție UV te protejează de radiațiile nocive.
Folosește autobronzant în loc să mergi la solar.
Lămpile UV de la saloanele de bronzat cresc semnificativ riscul de melanom, mai ales la vârste tinere. Dacă vrei să ai pielea arămie, folosește un produs autobronzant, dar nu uita să aplici și crema de protecție solară.
Mergi anual la control dermatologic. Chiar dacă n-ai remarcat nimic deosebit, medicul poate depista semnele unui melanom incipient.
Protejează-te și mai mult dacă prezinți factori de risc. Îți explicăm în continuare care sunt situațiile care predispun la apariția acestui tip de cancer de piele.
Aceste măsuri simple de precauție pot reduce semnificativ riscul de a dezvolta un melanom malign și cresc șansele de depistare precoce.
Care sunt cauzele și factorii de risc pentru melanom
Nu se știe din ce cauze apare melanomul, dar specialiștii au identificat factorii de risc: situațiile care pot favoriza apariția acestui tip de cancer, dar nu o cauzează în mod direct.
Expunerea la radiații ultraviolete (UV)
Principalul factor de risc pentru apariția melanomului sunt radiațiile UV, atât cele de la soare, cât și cele din surse artificiale, cum sunt aparatele de bronzat.
Excesul de radiații UV poate deteriora ADN-ul celulelor pielii. În timp, dacă daunele se acumulează, celulele se pot înmulți anormal și pot apărea diverse tipuri de cancer de piele.
Persoanele care se expun la soare intens, dar ocazional (ex.: în vacanțe) au un risc mai mare de melanom decât cele cu expunere frecventă (ex.: cei cu meserii desfășurate în aer liber).
Istoricul personal și familial de cancer al pielii
Persoanele care au avut melanom sau alt tip de cancer al pielii prezintă un risc crescut de a dezvolta un nou melanom sau de reapariție a bolii. Un alt factor de risc este istoricul familial: aproximativ 10% din pacienții cu melanom au o rudă apropiată care a fost diagnosticată cu aceeași afecțiune. Transmiterea în familie se poate face prin mutațiile anumitor gene, cum ar fi CDKN2A.
Caracteristicile fizice (fototipul deschis) și sensibilitatea la soare
Efectele nocive ale radiațiilor UV sunt mai mari la persoanele care au în mod natural:
- pielea deschisă la culoare;
- părul blond sau roșcat;
- ochi albaștri sau verzi.
În plus, indiferent de caracteristicile fizice, riscul de a dezvolta acest cancer de piele este mai mare la persoanele sensibile la soare, a căror piele se înroșește ușor și se bronzează greu.
Arsuri solare precedente
Persoanele care au suferit în viață cel puțin o arsură solară severă (cu roșeață intensă, usturime puternică, bășici și cojirea pielii), mai ales în copilărie sau adolescență, au risc crescut de melanom. Expunerile intense la radiațiile UV, chiar dacă sunt rare, pot avea efect cumulativ în favorizarea melanomului.
Alunițe numeroase sau atipice și formațiuni nou apărute pe piele
Riscul crește odată cu numărul alunițelor normale: la persoanele cu peste 100 de alunițe riscul de melanom este semnificativ mai mare decât la cele cele cu 15-30.
Un factor de risc este și prezența unei alunițe mari (cu diametrul de 5 milimetri sau mai mult) sau atipice (cu formă neregulată, culoare neuniformă).
În plus, orice formațiune nou apărută după vârsta de 30 de ani trebuie evaluată, în special dacă are altă culoare și formă față de alunițele existente.
Sistem imunitar slăbit
Persoanele care au sistemul imunitar deficitar (din cauza unor boli sau ca urmare a unui tratament) au risc crescut de producere a melanomului.
De reținut:
- Existența unuia sau mai multor factori de risc nu înseamnă neapărat că orice aluniță nouă sau modificată este un cancer de piele, dar este nevoie de un control dermatologic rapid. Doar medicul poate stabili dacă formațiunea este malignă sau benignă.
- Persoanele cu predispoziție trebuie să acorde o atenție sporită monitorizării pielii, să aplice cu rigurozitate măsurile de prevenție și să meargă la control mai frecvent.
Ce tipuri de melanom există
Există mai multe tipuri de melanom, care diferă în funcție de locul unde apare fiecare, cum arată și cum evoluează. Cunoașterea diverselor forme te poate ajuta să recunoști o leziune suspectă.
Melanom superficial extensiv
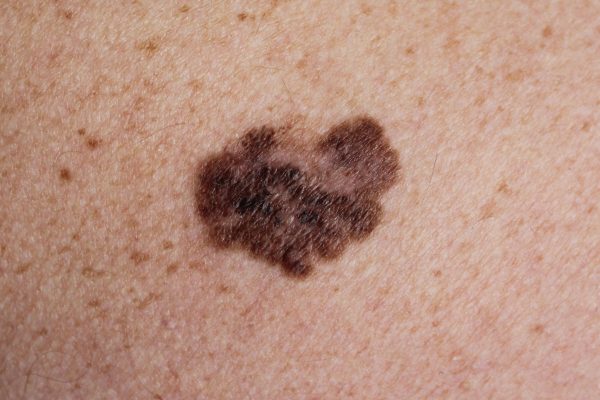
Melanom superficial extensiv - exemplu
- Incidență: este cea mai frecventă formă de melanom (aproximativ 70% din cazuri).
- Unde apare: oriunde pe piele, dar cel mai frecvent pe trunchi (la bărbați) și pe picioare (la femei.
- Aspect: pată pigmentară sau aluniță plată de culoare neomogenă și margini neregulate.
- Evoluție: se extinde mai întâi la suprafață, apoi în adâncime.
Melanom nodular
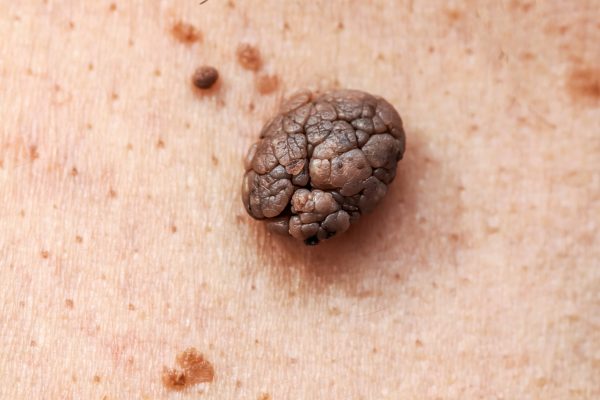
Melanom nodular - exemplu
- Incidență: este al doilea tip de melanom ca frecvență (aproximativ 10-15% din cazuri). Se întâlnește mai adesea la bărbați decât la femei și dintre toate grupele de vârstă la 60 de ani și peste.
- Unde apare: oriunde pe piele, inclusiv acolo unde înainte nu era o aluniță sau leziune.
- Aspect: umflătură ca o bobiță sau un nod de culoare negricioasă.
- Evoluție: este cel mai agresiv melanom dintre toate și se extinde rapid în profunzime. Aproape întotdeauna este considerat invaziv (extins adânc) la momentul diagnosticării.
Melanom malign lentiginos (melanom lentigo maligna)
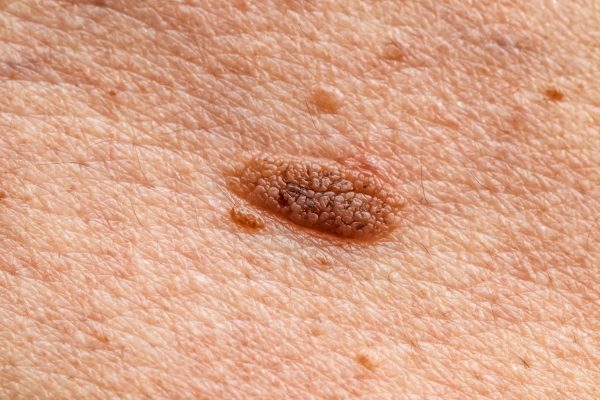
Melanom malign lentiginos - exemplu
- Incidență: aproximativ 10% din cazuri, preponderent la adulți în vârstă de 50 de ani și peste, care au stat la soare mult timp de-a lungul vieții.
- Unde apare: în zonele expuse frecvent la soare, mai ales pe față, gât, urechi și antebrațe.
- Aspect: ca o pată pigmentară obișnuită, maronie sau negricioasă (care pare inofensivă și boala rămâne adesea nedetectată în stadiile incipiente), de obicei cu margini neregulate, uneori și cu mici noduli de culoare închisă.
- Evoluție: se dezvoltă mai lent decât alte tipuri de melanom. Pata se extinde la suprafață și apoi invadează straturile profunde ale pielii. Chiar dacă evoluează lent, e preferabil ca leziunea să fie tratată în stadii incipiente.
Melanom lentiginos acral, inclusiv melanom subunghial
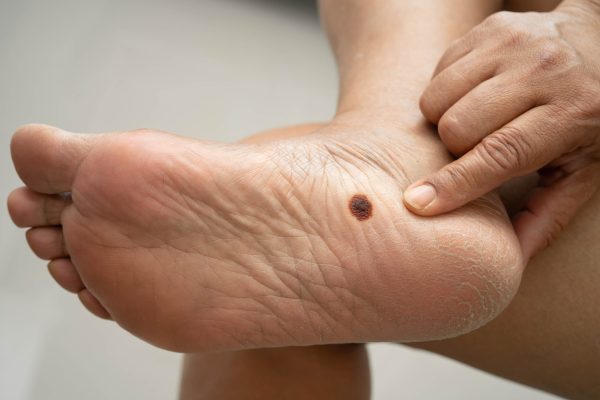
Melanom lentiginos acral - exemplu
- Incidență: este un melanom mai rar (aproximativ 3% din cazurile diagnosticate) și unul dintre puținele cancere de piele care nu au legătură cu expunerea la soare.
- Unde apare: cel mai adesea pe tălpi, călcâie, palme sau sub unghii (melanom subunghial).
- Aspect: pe palmă, pe talpă, călcâi sau alte zone ale pielii arată ca o vânătaie sau o pată maronie ori neagră de formă neregulată. În varianta melanom subunghial este ca o pată închisă la culoare sub unghie, ca atunci când te-ai lovit, și apare mai des la degetele mari de la mâini sau picioare.
- Evoluție: leziunea se dezvoltă mai încet decât la alte melanoame, dar extinderea este la fel de periculoasă. Probabil din cauză că acest tip de melanom este adesea confundat cu o vânătaie sau urma unei lovituri, este adesea diagnosticat în stadii avansate.
Melanom amelanotic
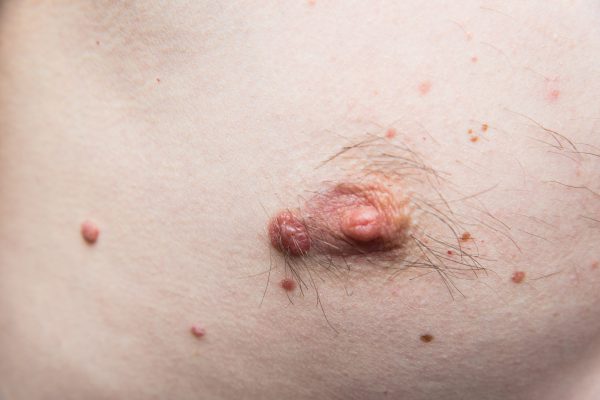
Melanom amelanotic - exemplu
- Incidență: apare rar.
- Unde apare: oriunde pe corp, mai frecvent în zonele care au fost expuse la soare.
- Aspect: leziune plată sau ca o mică excrescență roz, roșiatică sau de o nuanță apropiată de cea a pielii, uneori cu margini cenușii sau maronii. Culorile atipice ale melanomului amelanotic (lipsit de melanină, pigmentul brun care dă culoarea pielii) și forma aparent banală îl fac să semene cu o cicatrice sau o aluniță ușor de ignorat.
- Evoluție: foarte agresivă, se dezvoltă în câteva săptămâni sau luni.
Forme rare de melanom
- Melanom lentiginos mucos (melanom mucozal) – poate apărea la oricare mucoasă a corpului (nazală, bucală, vaginală, anală).
- Melanom desmoplastic – apare în zonele expuse îndelung la soare, preponderent la persoanele vârstnice.
- Melanom verucos – apare mai ales la femei, pe mâini sau picioare, și arată ca un neg (verucă sau nev verucos).
Cum se stabilește diagnosticul de melanom
Diagnosticul de certitudine al melanomului se stabilește după parcurgerea mai multor etape, de la examinarea clinică până la confirmarea prin examinare histopatologică.
Consultația dermatologică (anamneză și examinare clinică)
Medicul dermatolog începe cu anamneza (discuția cu pacientul despre contextul apariției unei probleme de sănătate) și va întreba:
- Dacă au apărut modificări la alunițe sau noi leziuni pe piele;
- Când au apărut și cum au evoluat;
- Dacă pacientul a mai avut melanom sau altă formă de cancer;
- Dacă are antecedente familiale de melanom sau alte tipuri de cancer al pielii;
- Dacă a avut arsuri solare, cât de grave și când;
- Cât de frecvent s-a expus la soare și alte surse de radiații UV (ex.: salon de bronzare).
Apoi medicul examinează pielea pacientului pe tot corpul:
- Evaluează toate alunițele și leziunile pigmentare;
- Caută eventuale formațiuni suspecte, inclusiv în zone mai puțin vizibile.
La finalul consultației, medicul stabilește dacă ar putea fi o leziune malignă. Dacă există suspiciunea de melanom (diagnostic prezumtiv), va recomanda investigațiile necesare pentru stabilirea diagnosticului precis.
Dermatoscopie (microscopie prin epiluminiscență)
Dermatoscopia este o etapă-cheie în evaluarea oricărei alunițe, pete pigmentare sau alte leziuni suspecte ale pielii.
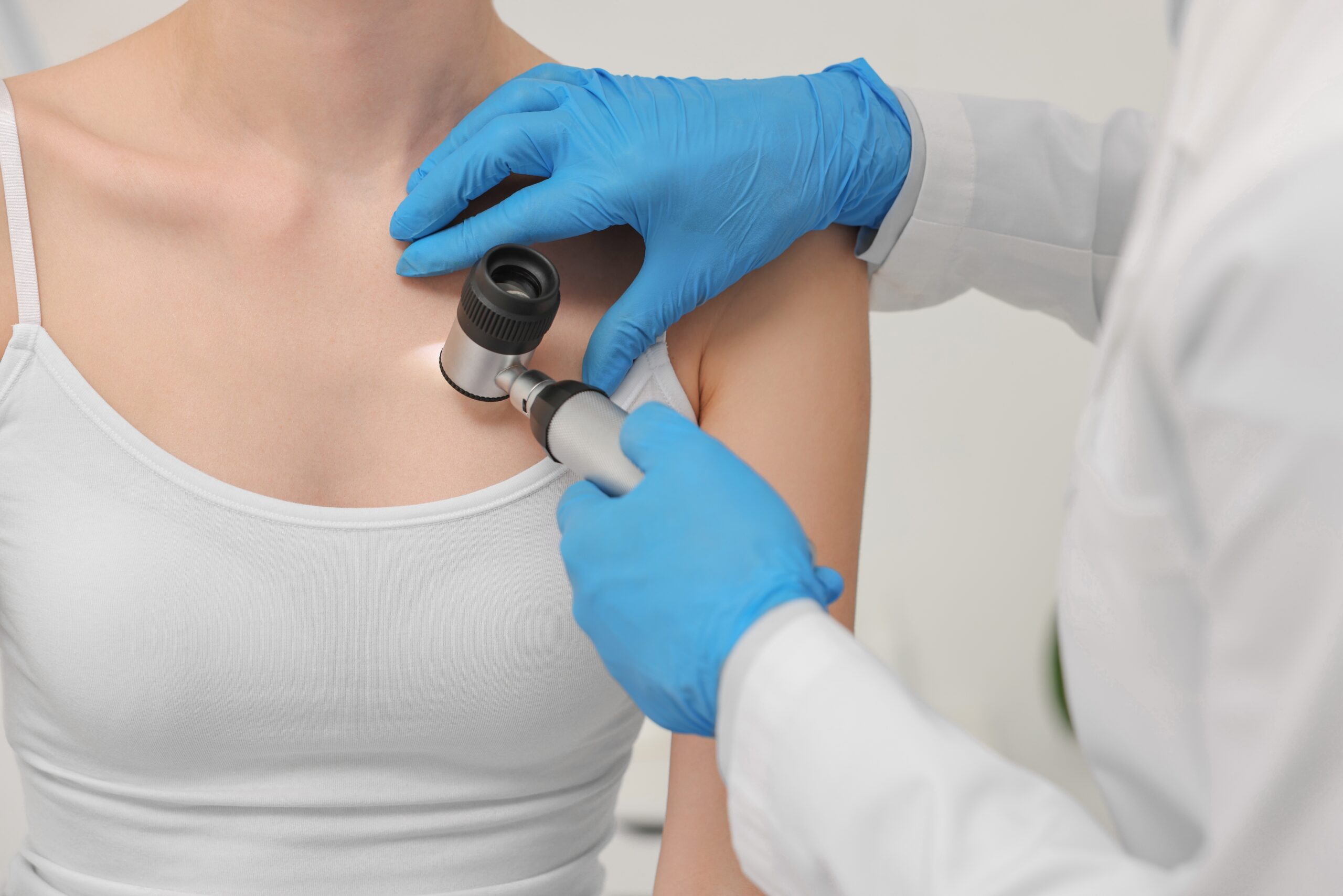
Investigația este noninvazivă, nedureroasă. Leziunile suspecte de pe pielea pacientului sunt examinate detaliat cu ajutorul unui dispozitiv special (dermatoscop), care facilitează:
- vizualizarea detaliată a structurilor invizibile cu ochiul liber (aparatul mărește imaginea de până la 10 ori);
- diferențierea mai clară între leziuni benigne și suspecte.
Biopsia cutanată și examenul histopatologic
Biopsia leziunii de pe piele (biopsie cutanată) este singura metodă care poate confirma diagnosticul de melanom. Procedura presupune îndepărtarea leziunii (de obicei în totalitate – biopsie excizională) și trimiterea probei la laboratorul histopatologic pentru analiză microscopică.
Rezultatele examinării histopatologice arată:
- dacă leziunea este benignă sau malignă;
- diagnosticul de certitudine;
- stadiul tumoral (în funcție de anumite criterii, precum grosimea tumorii și prezența sau absența ulcerației).
Imunohistochimie (în unele cazuri)
Imunohistochimia este o analiză de laborator care combină imunologia și histologia pentru a detecta proteine specifice (antigene) în proba de țesut.
Investigația presupune folosirea unor markeri speciali care evidențiază celulele tumorale pentru ca medicul să poată stabili de ce tip sunt și ce caracteristici au.
Analiza este necesară pentru:
- Identificarea tipului de melanom;
- Stabilirea cu precizie a diagnosticului, dacă nu este clar după examenul histopatologic standard;
- Stabilirea cu acuratețe a grosimii tumorale (indicele Breslow);
- Aflarea unor informații utile pentru întocmirea planului de tratament.
În urma acestor investigații se stabilește diagnosticul de certitudine. Dacă rezultatul confirmă prezența unui melanom malign, următorul pas este evaluarea extinderii bolii. Această etapă, numită stadializare, arată dacă tumora este limitată la piele sau dacă s-a răspândit la ganglionii limfatici ori la alte organe și este esențială pentru alegerea tratamentului adecvat.
Care sunt stadiile melanomului malign
Stadiile melanomului arată cât mult a avansat boala, cât s-a extins în organism. Mai concret, dacă tumora este limitată strict la piele sau dacă s-a răspândit la ganglionii limfatici ori la alte organe.
Identificarea precisă a stadiului bolii este esențială pentru stabilirea tratamentului și estimarea prognosticului (evoluția cancerului).
Cum se face stadializarea melanomului
Stabilirea stadiului melanomului se face prin examinarea histopatologică a tumorii, completată de evaluare clinică, biopsia ganglionului santinelă și în anumite cazuri de investigații imagistice (ecografie ganglionară, CT, RMN, PET-CT). Aceste evaluări arată dacă melanomul este localizat sau s-a extins în organism.
Rezultatele de laborator sunt evaluate pe baza sistemului internațional TNM (Tumoră – Noduli sau ganglioni limfatici – Metastaze), care analizează:
- T (tumoră) – cât de groasă este tumora și dacă prezintă ulcerații;
- N (noduli sau ganglioni limfatici) – dacă s-a extins la ganglionii limfatici din apropiere;
- M (metastaze) – dacă boala s-a răspândit la organe îndepărtate.
Care este rolul biopsiei de ganglion santinelă pentru melanom
În cazul unui melanom, ganglionul santinelă este primul ganglion limfatic în care pot ajunge celulele canceroase provenite din tumoră și transportate prin vasele limfatice.
Biopsia ganglionului santinelă este o investigație utilizată pentru a determina dacă melanomul s-a raspandit microscopic la ganglionii limfatici, în absența metastazelor evidente clinic sau imagistic.
Cum se realizează procedura: ganglionul santinelă este localizat cu ajutorul unor substanțe speciale (trasor, colorant de contrast), este extras chirurgical și apoi analizat histopatologic pentru a detecta eventualele celule tumorale.
De ce este importantă:
- poate detecta cu precizie microscopică răspândirea melanomului în ganglionii învecinați;
- ajută la stabilirea corectă a stadiului bolii;
- oferă informații esențiale pentru stabilirea tratamentului.
Procedura este indicată în următoarele situații:
- melanom cu grosimea de peste 1 mm;
- melanom cu grosimea între 0,8 și 1 mm, în special dacă există factori de risc;
- melanom sub 0,8 mm, dacă există ulcerație și a unor alți factori de risc suplimentari.
La pacienții cu o formă de melanom invaziv recomandăm efectuarea procedurii în maximum 6 săptămâni de la stabilirea diagnosticului.
În funcție de evaluarea pe sistemul TNM, melanomul este încadrat în cinci stadii, numerotate de la 0 la IV. Cu cât stadiul este mai mare, cu atât cancerul este mai avansat.
În stadiile 0, I și II tumora este localizată: nu s-a răspândit deloc dincolo de piele, deci nu există afectare a ganglionilor sau altor structuri învecinate și nici metastaze.
Stadiul 0 (precoce) – melanom in situ
Tumora este mică, limitată la stratul superficial al pielii. Este etapa de început a melanomului, când tratamentul are cele mai mari șanse de vindecare.
Stadiul I – melanom incipient
Stadiul I este împărțit în IA și IB:
- Stadiul IA: tumora este mai mică de 0,8 mm grosime și nu există ulcerații;
- Stadiul IB: tumora are sub 0,8 mm grosime și nu prezintă ulcerație, sau între 0,8 și 1 mm, cu sau fără ulcerație.
Dacă tratamentul începe repede, prognosticul este foarte bun: melanomul poate fi vindecat.
Stadiul II – melanom localizat
Stadiul II este împărțit în IIA, IIB și 2C:
- Stadiul IIA: tumora are 1-2 mm grosime și ulcerație sau 2-4 mm fără ulcerație;
- Stadiul IIB: tumora are 2-4 mm grosime și ulcerație sau peste 4 mm fără ulcerație;
- Stadiul IIC: tumora are peste 4 mm grosime și ulcerație.
Boala încă nu s-a răspândit dincolo de piele, dar are un risc mai mare de evoluție decât în etapele anterioare. Este nevoie de tratament imediat și apoi evaluare atentă și monitorizare periodică.
Stadiul III – melanom metastatic locoregional
Stadiul III indică faptul că melanomul s-a răspândit regional, fie în ganglionii limfatici, fie în pielea sau țesuturile din apropierea tumorii inițiale (metastaze satelit sau în tranzit). Metastazele satelit sunt grupuri de celule tumorale localizate la mai putin de 2 cm de tumora primară, iar metastazele în tranzit sunt localizate pe traseul vaselor limfatice dintre tumora inițială și ganglionii limfatici.
Stadiul III este impartit in IIIA, IIIB, IIIC în funcție de localizarea, numărul și caracteristicile acestor metastaze locoregionale.
Boala este mai avansată, dar încă limitată la nivel regional. Tratamentul este mai complex și presupune de regulă mai multe etape terapeutice.
Stadiul IV – melanom metastatic la distanță
Tumora s-a extins și mai mult față de zona inițială:
• fie dincolo de ganglionii limfatici din regiune către piele sau alți ganglioni limfatici;
• fie la organe cum ar fi plămânii, ficatul sau creierul.
Deși prognosticul este mai rezervat, în anumite cazuri boala poate fi controlată pe termen lung prin terapii moderne.
De reținut:
- Stadiul melanomului arată cât de avansată este boala.
- Cu cât melanomul este depistat în stadii mai timpurii, cu atât tratamentul este mai eficient.
- Identificarea corectă a stadiului bolii este esențială pentru stabilirea tratamentului potrivit.
Ce opțiuni de tratament există pentru melanom
Tratamentul depinde de stadiul, localizarea și tipul tumorii și este adaptat în funcție de particularitățile pacientului.
Stabilirea planului de tratament se face întotdeauna de Comisia Multidisciplinară (Tumor Board) alcătuită din dermatolog, oncolog, chirurg specializat în chirurgie dermato-oncologică, anatomopatolog, anestezist și alți specialiști. Comisia analizează toate detaliile cazului și elaborează strategia terapeutică cea mai potrivită pentru pacientul respectiv.
Tratamentul chirurgical
Chirurgia este tratamentul de bază și primul pas terapeutic în majoritatea cazurilor de melanom.
Abordarea chirurgicală diferă în funcție de stadiul bolii.
Melanom stadiul 0 (melanom in situ)
Leziunea este excizată cu o margine de siguranță de 5 mm de țesut sănătos de jur-împrejur. Nu este indicată biopsia ganglionului santinelă.
Melanom stadiuI l
Leziunea se excizează cu o margine de siguranță de 1 cm. Biopsia ganglionului santinelă poate fi luată în considerare pentru leziuni cu grosimea de peste 0,8 mm și cu ulcerație, în special la leziuni cu factori de risc.
Melanom stadiul II
Leziunea este excizată cu o margine de siguranță între 1-2 cm, în funcție de grosimea tumorii.
Biopsia ganglionului santinelă este recomandată pentru stadializare, având în vedere riscul mai mare de diseminare comparativ cu stadiile anterioare. Procedura este indicată pentru evaluarea răspândirii celulelor maligne la ganglionii limfatici regionali.
- Dacă examinarea histopatologică arată că ganglionii nu au fost afectați, de regulă nu mai este nevoie de alt tratament.
- Dacă biopsia ganglionului santinelă evidențiază prezența celulelor tumorale, boala este încadrată în stadiul III.
În cazul în care biopsia ganglionului santinelă indică prezența celulelor tumorale, poate fi nevoie de:
- Evaluare imagistică suplimentară (CT, PET-CT, RMN) pentru excluderea metastazelor la distanță;
Tratament sistemic adjuvant – imunoterapie (ex. inhibitori de checkpoint) sau terapii țintite (în prezența mutațiilor specifice, cum ar fi BRAF).
Melanom stadiul III
- Excizie chirurgicală cu margine de siguranță oncologică, în cazurile în care leziunile pot fi îndepărtate complet.
- Tratament adjuvant. După intervenția chirurgicală este recomandat tratament adjuvant (imunoterapie sau terapie țintită), pentru a reduce riscul de extensie sistemică a bolii.
Melanom stadiul IV
Tratamentul este predominant sistemic, individualizat în funcție de localizarea metastazelor, statusul molecular al tumorii și starea generală a pacientului.
Opțiunile terapeutice includ:
- Imunoterapie. Reprezintă standardul actual de tratament.
- Terapii țintite. Pot determina un răspuns rapid.
- Chirurgie sau radioterapie. Se utilizează în anumite cazuri, pentru controlul simptomelor sau dacă există metastaze izolate.
Chimioterapie sau alte terapii. La melanom chimioterapia este folosită mai rar, în funcție de evoluția bolii și răspunsul la tratament. În anumite situații, pacienții pot fi incluși în studii clinice.
Imunoterapie
Imunoterapia reprezintă standardul actual de tratament al melanomului în multe situații.
Tratamentul stimulează sistemul imunitar al pacientului să recunoască și să distrugă celulele canceroase. Spre deosebire de chirurgie, care elimină local tumora, imunoterapia poate controla boala în întregul corp, folosind mecanismele de apărare ale organismului.
Este o terapie nedureroasă, care se administrează de regulă prin perfuzii sau injecții.
Se utilizează în principal pentru:
- Melanom regional sau metastatic (stadiile III și IV), când tumora s-a răspândit la ganglioni sau la alte organe;
- Cazuri cu risc crescut de recidivă după excizia chirurgicală a melanomului.
La mulți pacienți imunoterapia poate îmbunătăți semnificativ prognosticul bolii pentru că:
- Activează sistemul imunitar ca să distrugă celulele canceroase chiar și la distanță de tumora primară;
- Reduce riscul de recidivă după tratamentul chirurgical;
- Răspunsul imun poate dura mai mulți ani, ceea ce crește șansele de supraviețuire a pacienților.
Terapie țintită
Terapia țintită acționează asupra unor modificări genetice specifice din celulele tumorale ca să blocheze mecanismele de creștere și răspândire ale melanomului.
Spre deosebire de chimioterapie, care afectează și celulele sănătoase, terapia țintită este capabilă să acționeze mai precis asupra celulelor canceroase.
Terapia țintită este recomandată doar în anumite cazuri, în funcție de profilul molecular al tumorii. În general, se aplică dacă:
- Melanomul este în stadiu extins regional sau metastatic;
- Tumora prezintă mutații genetice specifice (cel mai frecvent mutația BRAF).
Poate fi administrată singură sau în combinație cu alte tratamente, în funcție de recomandarea echipei medicale. Pentru a stabili dacă pacientul este eligibil este necesară testarea genetică a tumorii (analiza moleculară a probei de țesut tumoral).
Terapia țintită poate avea un efect valoros în tratamentul melanomului pentru că:
- Blochează semnalele care determină multiplicarea celulelor canceroase;
- Poate reduce rapid dimensiunea tumorilor;
- În anumite cazuri prelungește viața pacientului și ține boala sub control pe termen mai lung, mai ales în combinație cu alte terapii.
Chimioterapia
Chimioterapia este un tratament care utilizează medicamente pentru distrugerea celulelor canceroase cu înmulțire rapidă.
Această terapie a fost mult timp una dintre principalele opțiuni de tratament pentru melanom. În prezent este folosită mai rar, doar în anumite cazuri.
Imunoterapia și terapia țintită s-au dovedit mai eficiente în tratamentul melanomului și cu mai puține daune provocate celulelor sănătoase din organism.
Acum chimioterapia mai poate fi utilizată în anumite situații, în stadii avansate ale melanomului:
- Dacă alte tratamente nu sunt eficiente sau nu pot fi utilizate;
- În cazuri de melanom metastatic, pentru controlul simptomelor și încetinirea evoluției bolii;
- Ca tratament paliativ, pentru îmbunătățirea calității vieții pacientului.
Radioterapia
Radioterapia este o metodă de tratament care utilizează radiații controlate pentru a distruge celulele canceroase. Pentru melanom nu este tratamentul principal, dar poate avea un rol important în unele situații, ca parte din planul terapeutic.
Terapia cu radiații poate fi utilizată în anumite situații:
- După intervenția chirurgicală, pentru a reduce riscul de recidivă în anumite cazuri;
- Când melanomul s-a răspândit la ganglionii limfatici sau la alte organe;
- Pentru tratamentul metastazelor (mai ales cele la creier sau oase);
- Când intervenția chirurgicală nu este posibilă.
Radioterapia poate avea beneficii importante în cazurile de melanom avansat:
- Reduce dimensiunea tumorilor și încetinește evoluția bolii;
- Ameliorează simptomele (durere, compresie, sângerare);
- Ajută la îmbunătățirea calității vieții pacientului.
Programează-ți un control dermatologic dacă:
- Ai observat o modificare suspectă a unei alunițe (conform regulii ABCDE).
- Ai constatat că ai unul dintre simptomele asociate melanomului (vezi simptomele melanomului).
- Ai câțiva din factorii de risc specifici melanomului și vrei să-ți faci un control dermatologic ca să previi problemele (vezi cauzele și factorii de risc).
- Ți-a apărut o aluniță sau un semn pe piele care nu arată normal.
Întrebări frecvente despre melanom
Nu, melanomul nu apare doar în alunițe. De multe ori se dezvoltă din alunițe preexistente, dar în majoritatea cazurilor melanomul poate apărea și pe piele aparent sănătoasă, sub forma unei noi alunițe, pete pigmentare sau a unui alt tip de leziune.
Este important să urmărești nu doar alunițele pe care le ai deja, ci și orice aluniță, pată sau formațiune nou apărută pe piele.
Verifică simptomele melanomului și dacă ai remarcat o schimbare suspectă, programează-te cât mai repede la un control dermatologic. O consultație de specialitate și o dermatoscopie pot stabili rapid dacă este vorba despre o leziune benignă sau una suspectă.
Depistarea cât mai precoce a melanomului crește semnificativ șansele de vindecare a acestui tip de cancer cu evoluție foarte rapidă.
Da, este rar. Melanomul subunghial este o formă de melanom lentiginos acral, un tip de melanom care reprezintă aproximativ 3% din cazurile diagnosticate. Apare sub unghie (de obicei la degetele mari de la mâini sau picioare) și este ușor de confundat cu urma lăsată de o lovitură sau cu altă afecțiune.
Semne care pot ridica suspiciune de melanom unghial:
- o dungă sau o pată închisă la culoare (maronie sau neagră) care apare sub unghie și se lărgește în timp;
- pigment care se extinde pe pielea din jurul unghiei;
- deformarea sau distrugerea unghiei;
- o leziune care nu dispare în timp.
Ca orice tip de cancer, melanomul subunghial are șanse mai mari de vindecare dacă este diagnosticat și tratat în stadii incipiente. De aceea, orice modificare suspectă a unghiei ar trebui evaluată de un medic dermatolog.
Nu. Apariția unei noi alunițe nu este neapărat un motiv de îngrijorare. Totuși, orice astfel de leziune nouă trebuie urmărită, mai ales dacă apare după vârsta de 30 de ani.
Verifică-ți alunițele vechi și noi lunar, folosind regula ABCDE, ca să vezi dacă sunt semne că s-ar transforma în melanom. (de pus link către H3 Cum te ajută regula ABCDE să recunoști un melanom incipient). Citește care sunt simptomele melanomului și dacă apare o manifestare suspectă, programează-ți cât mai repede un control dermatologic.
Da. Melanomul metastatic poate fi tratat, chiar dacă boala este într-un stadiu avansat. Deși prognosticul este mai rezervat decât în stadiile incipiente, terapiile moderne au schimbat semnificativ evoluția melanomului metastatic. În multe cazuri boala poate fi controlată pe termen mai lung și pacienții au o calitate mai bună a vieții.
După confirmarea diagnosticului de melanom, în funcție de caz, echipa medicală va recomanda anumite investigații necesare pentru a stabili extinderea bolii (stadializarea) și pentru a planifica tratamentul optim.
Cele mai frecvente investigații:
- Examinarea clinică a ganglionilor limfatici – pentru a depista eventualii ganglioni măriți sau dureroși;
- Ecografie ganglionară – pentru evaluarea ganglionilor din apropierea tumorii;
- Biopsia ganglionului santinelă – pentru a afla dacă celulele canceroase s-au răspândit la ganglionii limfatici din vecinătatea melanomului;
- Analize histopatologice și imunohistochimice – pentru detalii despre tipul melanomului, gradul de invazie și markeri genetici relevanți;
- CT, RMN, PET-CT, după caz – recomandate în funcție de stadiu și de riscul de metastaze la distanță, pentru a evalua organele interne și ganglionii mai îndepărtați.
Medicul curant îți va spune ce investigații sunt necesare, în cât timp de la stabilirea diagnosticului și în ce ordine trebuie făcute. Pe baza rezultatelor, echipa medicală va identifica stadiul melanomului și Comisia Multidisciplinară îți va elabora planul de tratament potrivit.
De ce să alegi Dr. Leventer Centre

Lider în dermato-chirurgie oncologică
200.000 de pacienți. 60.000 de biopsii, venite inclusiv prin intermediul celor 400 de medici parteneri activi. 12.000 de diagnostice oncologice.

Echipă multidisciplinară
Tumor board format din specialiști în dermatologie, anatomo-patologie, oncologie, chirurgie oncologică și plastică.

Acreditare și training Mohs
Singurul centru din Europa Centrală și de Est acreditat în microchirurgia Mohs și în trainingul medicilor în tehnica Mohs.

Diagnostic de certitudine
Primul laborator dedicat patologiilor pielii, dotat cu tehnologie de ultimă oră.

Abordare terapeutică 360°
Plan de tratament complet. Intervenții chirurgicale în cancerul cutanat și terapii complementare.
Bibliografie suplimentară
- European Society for Medical Oncology (ESMO). Melanomul – ghid pentru pacienți, 2020. https://www.scumc.ro/wp-content/uploads/2020/07/ESMO-ACF-Melanomul-Ghid-Pentru-Pacienti.pdf
- American Academy of Dermatology (AAD). Melanoma statistics. https://www.aad.org/media/stats-melanoma
- Schadendorf D, van Akkooi ACJ, Berking C, et al. Melanoma, 2019. https://pmc.ncbi.nlm.nih.gov/articles/PMC6444339/
- UP News. Creștere în incidența melanomului în România. 2025. https://www.upnews.ro/2025/06/26/crestere-in-incidenta-melanomului-in-romania/
- Institut National du Cancer (INCa). Skin melanoma survival is improving in Europe, but regional differences persist: results of the EUROCARE-6 study. 2025. cancer.fr
- Cancer Research UK. Melanoma: risks and causes. https://www.cancerresearchuk.org/about-cancer/melanoma/risks-causes
- Cancer Research UK. Sun, UV and cancer: how does the sun and UV cause cancer? https://www.cancerresearchuk.org/about-cancer/causes-of-cancer/sun-uv-and-cancer/how-does-the-sun-and-uv-cause-cancer
- Cancer Research UK. Types of melanoma. https://www.cancerresearchuk.org/about-cancer/melanoma/stages-types/types
- Melanoma Research Foundation. Cutaneous melanoma. https://melanoma.org/cutaneous-melanoma/
- Cancer Treatment Centers of America. Amelanotic melanoma. https://www.cancercenter.com/cancer-types/melanoma/types/amelanotic-melanoma
- American Cancer Society. Melanoma skin cancer: treating by stage. https://www.cancer.org/cancer/types/melanoma-skin-cancer/treating/by-stage.html
- National Cancer Institute (NCI). Melanoma treatment (PDQ®) – patient version. https://www.cancer.gov/types/skin/patient/melanoma-treatment-pdq
































