Tag: sfatul medicului dermatolog

marți 13 iunie 2023
Arsurile solare: când apar și cum poți să te protejezi de ele?
Vara se apropie cu pași repezi și este timpul să iei măsuri ca să îți protejezi pielea de arsuri solare. Arsurile solare te...

joi 2 septembrie 2021
Top sfaturi de la dermatolog ca să scapi de acneea hormonală
Mulți dintre noi consideră, pe nedrept, că acneea este o problemă dermatologică care afectează doar adolescenții. Deși adolescenții reprezintă o proporție semnificativă a...

luni 6 aprilie 2020
Autoizolare și piele. Cum ne afectează statul în casă pielea
Soarele are un efect benefic asupra organismului, oferind o stare generală de bine și stimulând circulația sângelui. În cazul unei perioade de auto-izolare,...

joi 20 februarie 2020
Arsuri solare la ski
Arsuri solare – apar de obicei în sezonul estival, dar pot apărea și în vacanțele la ski de la munte pe timp de...

miercuri 11 decembrie 2019
Alergia la frig – cum ne protejăm de ea?
Alergia la frig este o condiţie complexă care apare cel mai frecvent la femei tinere. Se manifestă prin apariţia erupţiilor cutanate înroşite şi...
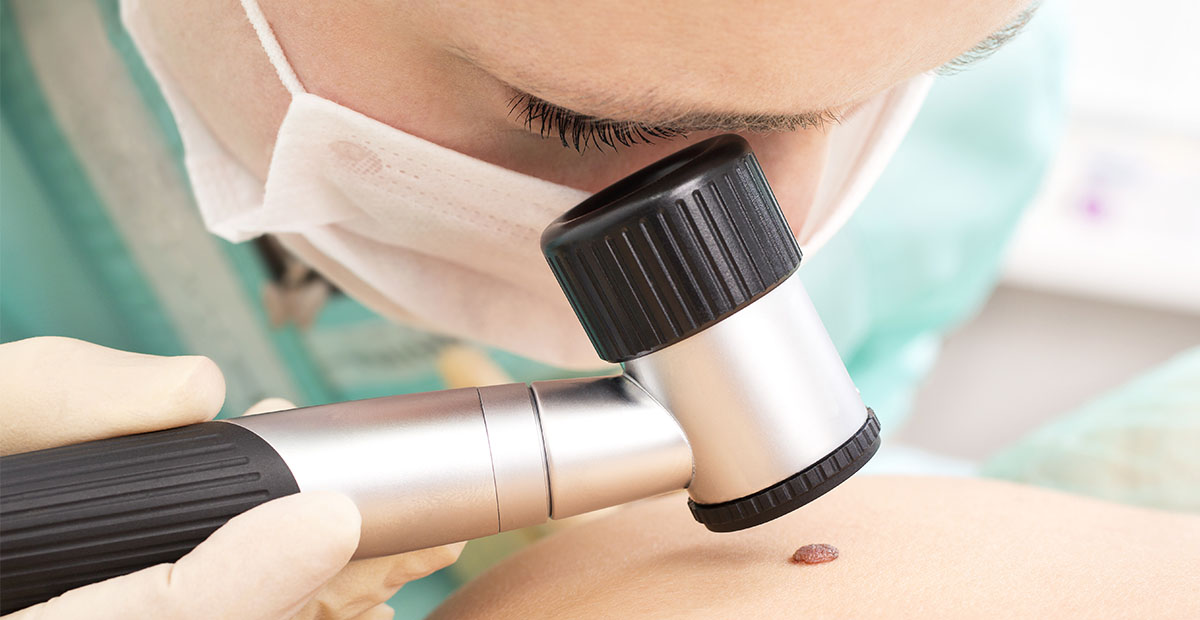
luni 13 mai 2019
5 locuri inedite unde poate apărea un melanom
Melanomul, chiar dacă nu este cea mai frecventă formă de cancer de piele, este cea mai agresivă și prezintă cel mai mare risc...
