Top
După o vară în care soarele ți-a fost partener de plajă sau de drumeții, toamna vine nu doar cu amintiri frumoase și cu o nouă colecție de fotografii spectaculoase din vacanță, ci și cu necesitatea unui control al alunițelor. Expunerea, vreme de luni întregi, la razele UV produce modificări structurale care accelerează îmbătrânirea cutanată și cresc riscul de cancer. Un screening de piele efectuat din timp poate identifica aceste modificări, ajutându-te să iei măsurile adecvate.
De ce este necesar un screening de piele după vacanța de vară?
În sezonul cald, pielea este supusă în permanență unor factori de risc importanți – raze UV (directe sau reflectate de apă și nisip), arsuri solare, adeseori asociate cu utilizarea insuficientă a protecției. Poate că bronzul ți se pare frumos, dar nu este deloc sănătos. El este, în realitate, o reacție de apărare a organismului împotriva deteriorării ADN-ului produsă de radiațiile ultraviolete – melanocitele cresc producția de melanină, pigmentul care dă culoarea pielii, în încercarea de a proteja structurile de radiațiile nocive.
Este important să înțelegi că rezultatul imediat al expunerii la soare, bronzul, pe care poate îl adori, vine la pachet cu două efecte adverse extrem de periculoase pentru frumusețea, dar mai ales pentru sănătatea pielii tale: fotoîmbătrânire și modificări la nivelul nevilor pigmentari, care se pot maligniza. Un control al alunițelor efectuat în această perioadă permite identificarea oricăror modificări apărute peste vară și instituirea unor măsuri de prevenție sau chiar intervenția precoce, dacă există deja semne de boală.
Cum afectează pielea expunerea îndelungată la soare
Radiațiile ultraviolete au efect cumulativ: fiecare expunere la soare, chiar și fără arsuri vizibile, lasă o „amprentă” asupra ADN-ului celulelor pielii. Aceste leziuni nu se repară complet, ci se acumulează în timp, crescând riscul de apariție a cancerului cutanat. Studiile arată că arsurile solare suferite în copilărie dublează riscul de melanom la vârstă adultă.
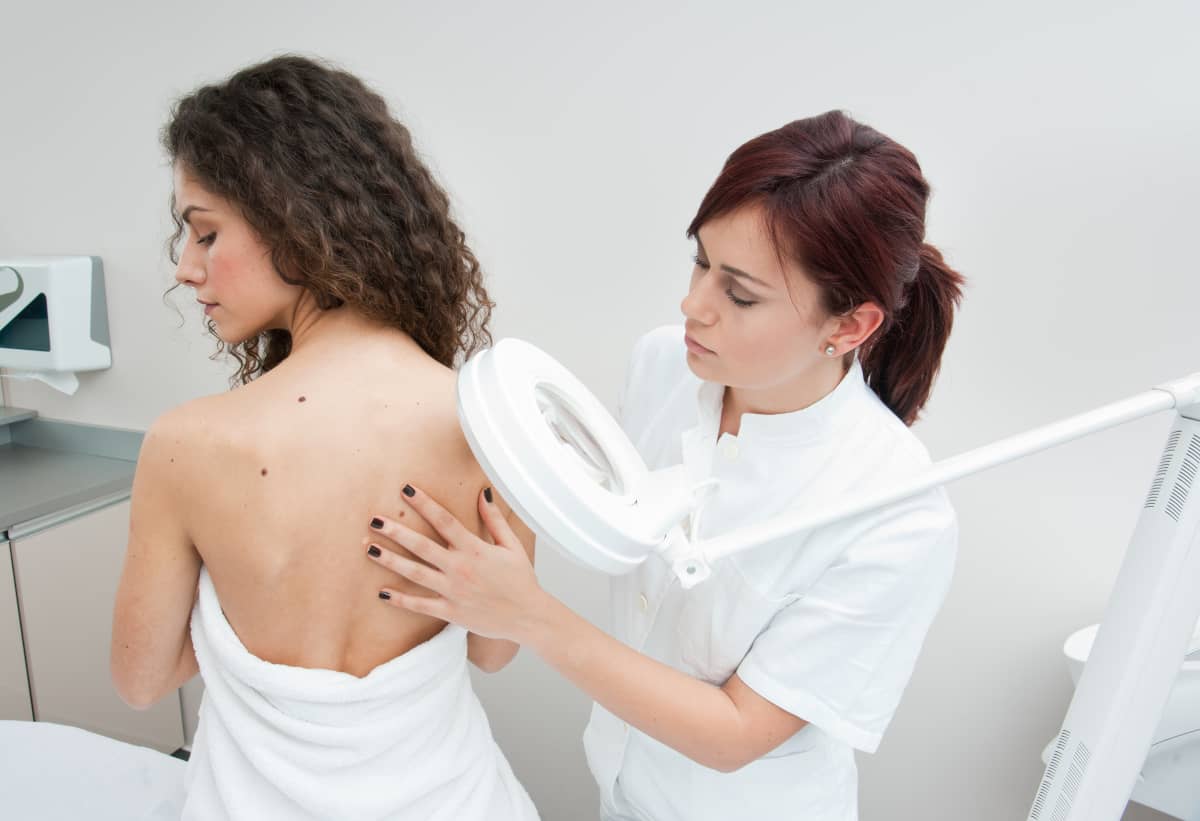
Chiar dacă în prezent pielea ta pare sănătoasă, nu trece cu vederea controlul periodic al alunițelor. Modificările pot deveni vizibile cu ochiul liber abia după decenii, dar ele pot fi detectate din timp cu ajutorul instrumentelor speciale folosite de dermatologi în timpul consultației. Screeningul pielii este, așadar, nu doar o măsură de precauție sezonieră, ci o rutină medicală esențială pe tot parcursul vieții.
Harta alunițelor = protecție pe termen lung
La Dr. Leventer Centre, lider în dermatologie, folosim dermatoscopia digitală pentru examinarea pielii în profunzime și detectarea leziunilor cutanate greu de depistat la un examen clinic uzual. Iar tehnologia FotoFinder ne ajută să realizăm o hartă computerizată a nevilor pigmentari de pe întregul corp.
Harta alunițelor reprezintă una dintre cele mai eficiente metode de prevenție. Prin acest sistem de monitorizare, toate leziunile cutanate sunt fotografiate și înregistrate într-o bază de date, permițând compararea imaginilor de la o vizită la alta. Orice schimbare de formă, culoare sau dimensiune devine ușor de identificat, chiar și atunci când este subtilă.
Astfel, medicul poate recomanda excizia preventivă a unei leziuni suspecte înainte ca aceasta să devină periculoasă.
Cum te pregătești pentru controlul alunițelor
Pentru ca medicul să poată examina în detaliu fiecare leziune cutanată, este recomandat să urmezi câteva sfaturi înainte de consultație:
- dacă ai pielea foarte bronzată, asșteaptă să se mai estompeze culoarea, pentru că pigmentul puternic poate face mai dificilă diferențierea unei alunițe benigne de una suspectă;
- nu aplica machiaj sau creme cu pigmenți în ziua consultației, pentru ca structurile pielii să fie vizibile în totalitate;
- îndepărtează oja, deoarece anumite forme rare de melanom pot apărea la nivelul patului unghial. Medicul trebuie să poată examina cu atenție inclusiv unghiile;
- notează orice modificare observată în ultimele luni (creștere sau sângerare la nivelul unui nev, prurit etc.);
- dacă este prima consultație și nu ai deja o hartă a alunițelor, dar ai fotografii mai vechi în care acestea se văd clar, ia-le cu tine, pot fi utile pentru comparație.
O astfel de pregătire simplă îi permite dermatologului să îți ofere un diagnostic cât mai precis și să stabilească un plan personalizat de monitorizare.
Semnale de alarmă care impun o consultație imediată
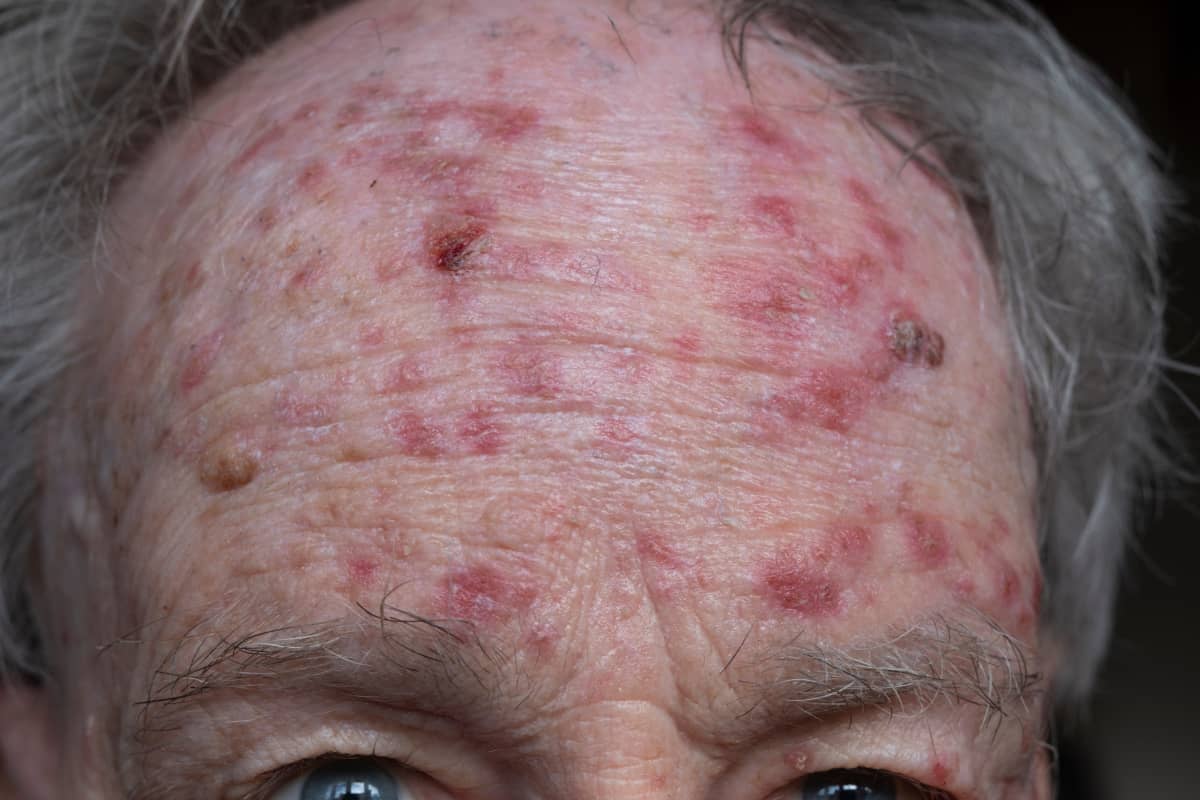
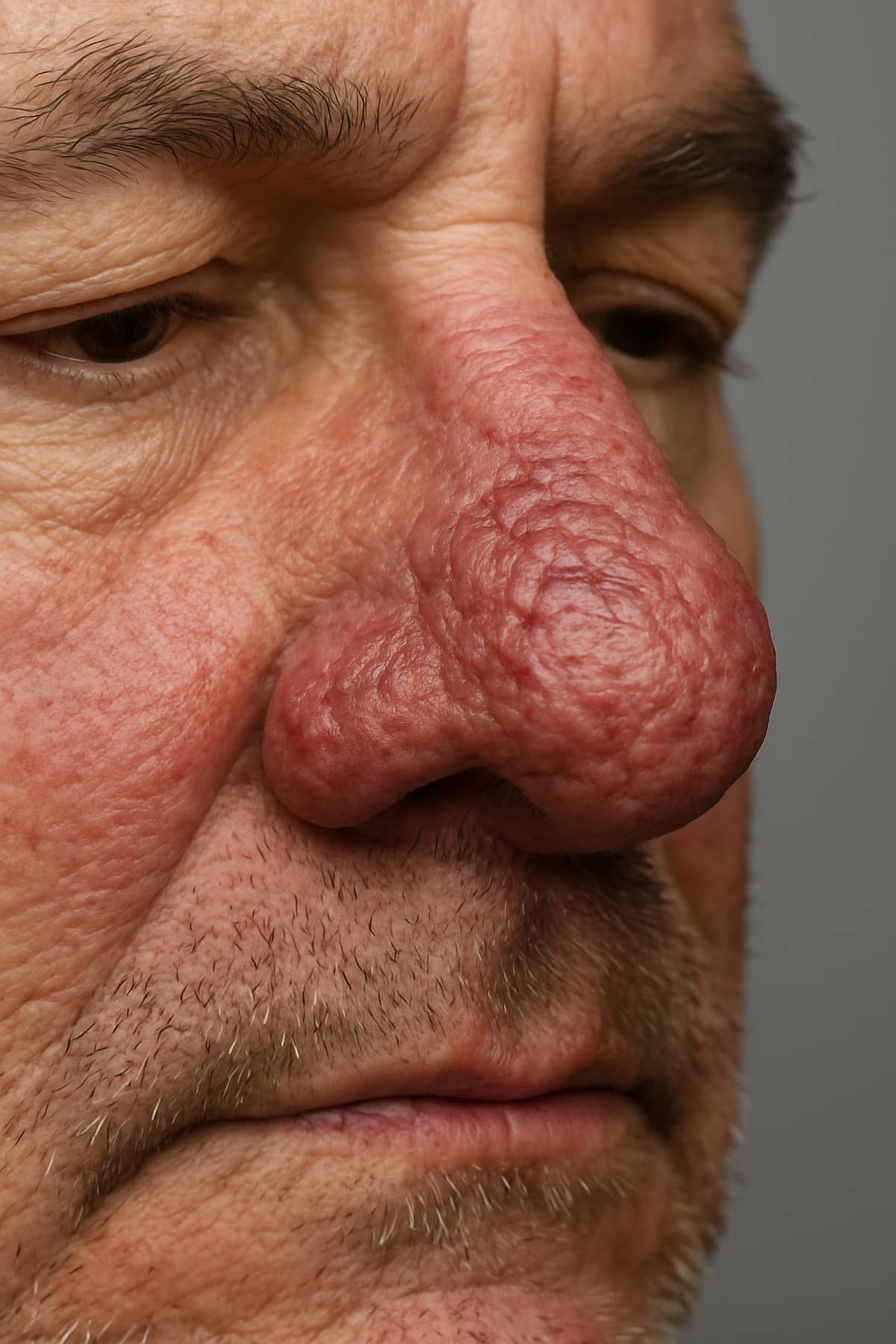
Există situații în care controlul alunițelor poate să nu fie unul de rutină, ci unul de urgență. Dacă la întoarcerea din vacanță ai observat, autoexaminându-ți pelea, că ai nevi modificați, îți recomandăm programarea imediată la o consultație de dermatologie.
Imaginile cu alunițe periculoase puse la dispoziție de experții noștri și ghidul ABCDE pentru depistarea alunițelor suspecte te pot ajuta să diferențiezi nevii benigni de cei cu risc oncologic. Reprezintă semnale de alarmă cei care:
- sunt asimetrici;
- au margini neregulate sau estompate;
- au mai multe culori sau nuanțe;
- depășesc 6 mm în diametru;
- și-au schimbat forma, culoarea sau dimensiunea într-un timp scurt;
- sângerează;
- prezintă semne de inflamație și/sau prurit.
Aceste modificări pot indica o leziune malignă și necesită evaluare medicală rapidă.
Prevenția salvează vieți. Programează-te pentru screening la Dr. Leventer Centre
Controlul periodic al alunițelor este o investiție esențială în sănătate. În contextul înmulțirii cazurilor de cancer cutanat, screeningul este un instrument important atât pentru prevenție, cât și pentru depistarea carcinomului și melanomului în stadii incipiente, când tratamentele au cele mai ridicate șanse de succes.
Dacă ți-ai dedicat vara relaxării și distracției, acordă-ți, la venirea toamnei, timp pentru un consult dermatologic complet. Programează-te la Dr. Leventer Centre pentru o evaluare a pielii efectuată de experți, cu tehnologie de ultimă generație.