Top
Pentru foarte multe persoane, vergeturile nu înseamnă doar simple semne pe corp, ci defecte pe care își doresc să le ascundă. Ei bine, fiecare dintre noi avem pe corp vergeturi albe și roșii apărute în urma schimbării bruște a greutății sau în perioada de creștere tot din același motiv.
Ce sunt, de fapt, vergeturile?
Vergeturile sunt o formă de cicatrizare a corpului manifestată prin crestături de culori diferite ale pielii. Altfel spus, acestea reprezintă rezultatul unei întinderi rapide și excesive a pielii cu rupere în adâncimea pielii fibrelor elastice.
Când și unde apar vergeturile?
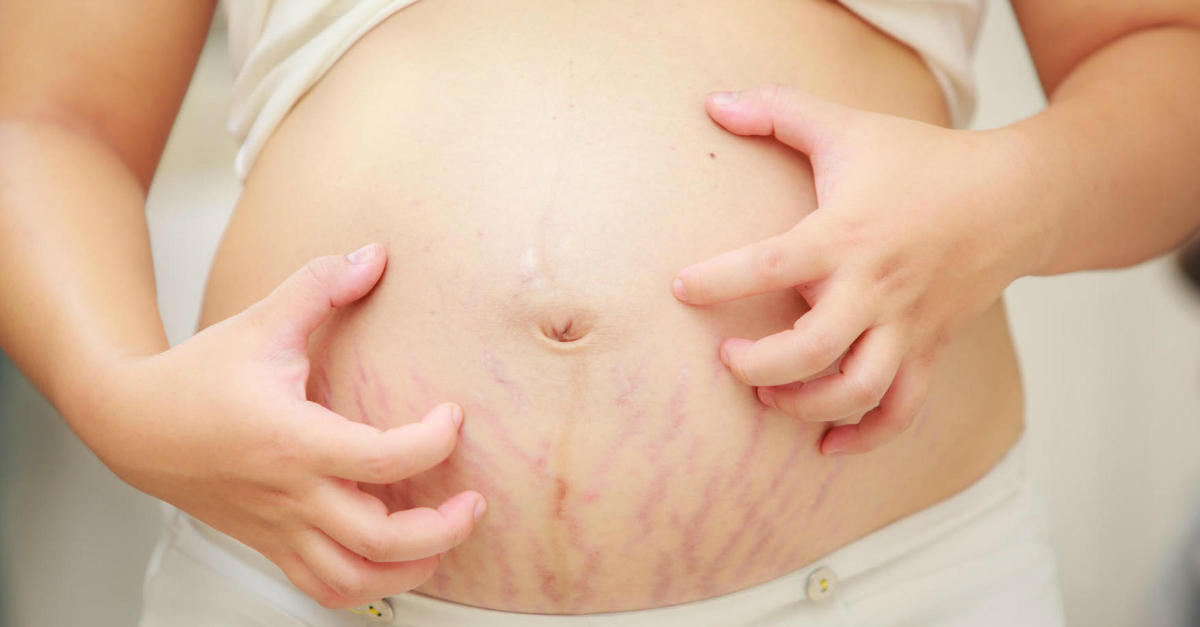
Vergeturile apar în special în momentele în care are loc o schimbare bruscă a greutății, dar și în timpul pubertății și sarcinii. Acestea apar adesea pe abdomen, sâni, șolduri, fese și coapse, însă pot apărea oriunde pe corp. Se întâlnesc vergeturi și la persoanele care au făcut tratamente prelungite cu creme cortizonice sau la pacienții hipotiroidieni.
Vergeturile nu arată la fel. Acestea variază în funcție de momentul apariției, de cauza, de locul și de tipul pielii din zona afectată. Astfel, vergeturile pot fi:
- simple linii pe piele;
- roz, roșii, negre, albe, albastre sau violet;
- strălucitoare, apoi estompându-se într-o culoare mai deschisă.
VERGETURILE ROȘII SAU VIOLET
- inițial, apar atunci când pielea are probleme;
- sunt active, se întind;
- apar atunci când pielea are o suferință endocrinologică sau când se întinde rapid;
- sunt încrețite și au striații;
- de-a lungul timpului culoarea roșiatică a acestora devine maronie sau violet, pentru ca mai apoi acestea să se transforme în dungi albe (vergeturi albe);
- apar primele și, de obicei, au mai puțin de un an;
- sunt mai ușor de tratat deoarece sunt la debut.
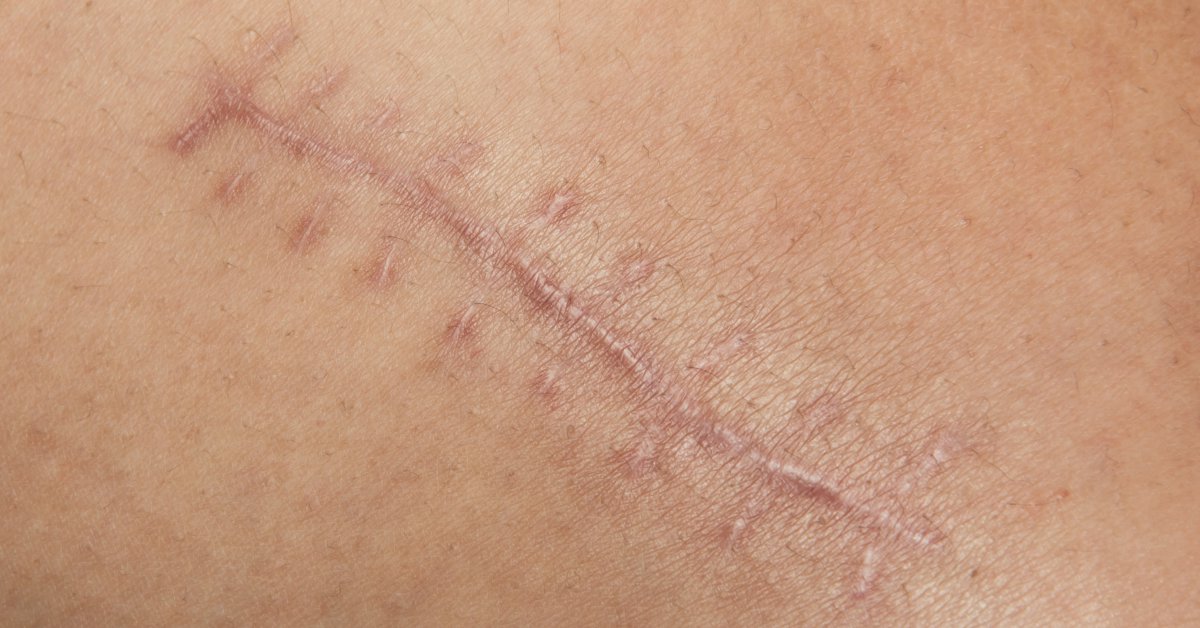
VERGETURILE ALBE
- sunt lipsite de pigment și au un aspect alb sidefiu;
- indică faptul că fasciculele de colagen sunt rupte;
- au un aspect cicatricial;
- durează toată viața.
DIFERENȚE DINTRE VERGETURI ALBE ȘI ROȘII
- Diferența esențială dintre vergeturile albe și vergeturile roșii este că cele roșii sunt vergeturi “tinere” sau “active”, pe când cele albe sunt “vechi” sau “mature”.
- Vergeturile roșii apar, de obicei, în timpul pubertății sau sarcinii, iar cele albe apar din cauza variațiilor de greutate si remodelării corporale.
Vergeturi albe și roșii – tratament
Nu exista un tratament care să refacă aspectul inițial al pielii. Există, însă, tratamente care pot îmbunătăți aspectul acestora .
Altfel, aspectul vergeturilor mai poate fi îmbunătățit prin:
- diverse uleiuri sau creme recomandate de către medicul dermatolog după un control de specialitate;
- tratamente cu rolul de a stimula stratul de colagen din piele și care reduc culoarea vergeturilor roșii;
- fototermoliza produce o reducere a dimensiunii vergeturilor și o îmbunătățire a texturii cutanate;
- microdermabraziune, adică “lustruirea” pielii cu cristale de dimensiuni foarte mici pentru a scoate la suprafață pielea nouă care se află sub vergeturi;
- microneedling cu Dermapen și soluții medicale restructurante.
Pielea este un organ destul de pretențios și totodată sensibil pe alocuri. De aceea, înainte de acționa în vreun fel în cazul în care aveți o afecțiune, este indicat să apelați la medicul dermatolog. Specialiștii Dr. Leventer Centre vă stau oricând la dispoziție!