Top
Alopecia este un termen umbrelă care desemnează afecțiuni caracterizate prin căderea părului. Alopecia nu este o boală contagioasă, însă poate fi extrem de inestetică și afectează atât femeile cât și bărbații, ba chiar și copiii. Află de la specialiștii Dr. Leventer Centre de câte tipuri este alopecia și cum se poate trata.
Ce este alopecia și cum se manifestă?
Alopecia este o afecțiune caracterizată prin pierderea excesivă a părului de pe scalp sau din alte părți ale corpului, poate fi temporară sau permanentă. Termenul „calviție” se referă la căderea părului de pe scalp. Căderea ereditară a părului, care poate să apară odată cu înaintarea în vârstă, este cea mai frecventă cauză a apariției calviției.
Semnele și simptomele alopeciei pot include:
- subțierea/rărirea treptată a părului în vârful capului
- zone circulare sau neregulate în care părul lipsește (pe scalp, barbă sau sprâncene)
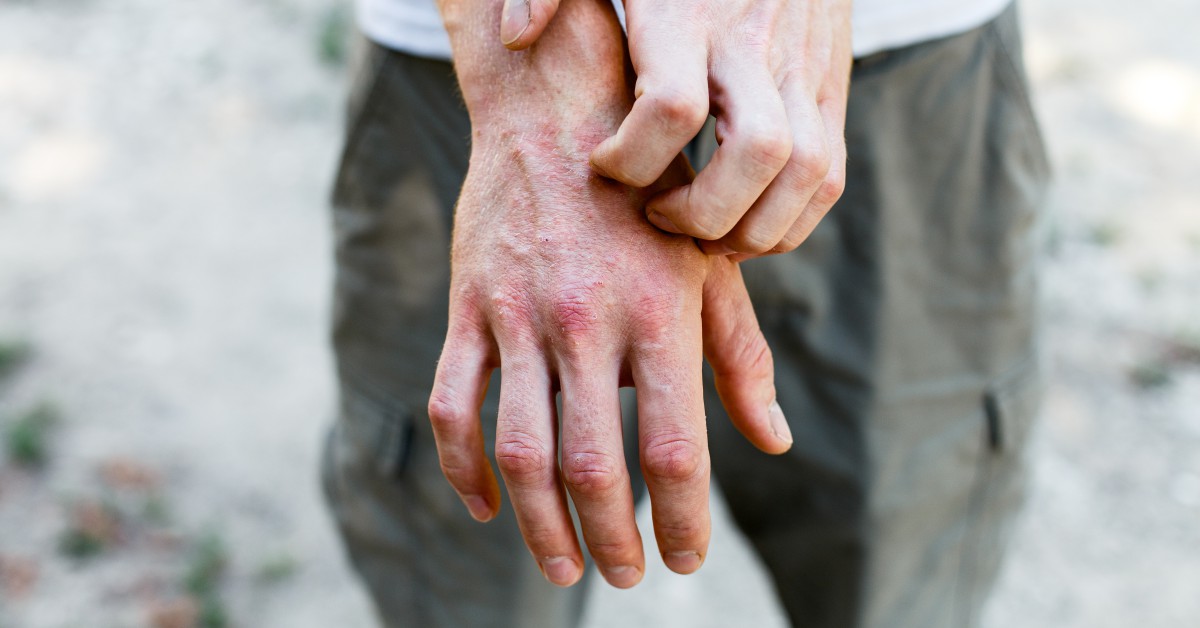
- mâncărimi ale pielii din regiunile afectate
- căderea părului
- descuamarea scalpului
Cauzele alopeciei
Căderea excesivă a părului poate să aibă la bază mai multe cauze, printre care tulburările endocrine sau alte probleme de sănătate.
Moștenirea genetică
Ereditatea este cea mai frecventă cauză de apariție a alopeciei. Atât bărbații cât și femeile pot să fie afectați de alopecie asociată cu factorii genetici (alopecie androgenică). Acest tip de alopecie apare la pacienții care au moștenit gene care provoacă micșorarea foliculior de păr din care cresc firele. Treptat, părul se oprește din creștere.
La femei, primul semn vizibil al căderii ereditare a părului este o rărire generală a podoabei capilare, în timp ce la bărbați se poate observa retragerea liniei de păr sau apariția cheliei în vârful capului.
Dezechilibrele hormonale
Anumite dezechilibre hormonale sunt asociate cu subțierea și căderea părului. De exemplu, simptomele alopeciei pot să apară atunci când există un nivel ridicat de hormon masculin dihidrotestosteron. Acesta slăbește foliculii părului și afectează ciclul de creștere a podoabei capilare.
Stresul
Unele forme de alopecie pot fi determinate de stres. Pierderea părului pe fondul stresului apare atunci când celulele albe din sânge atacă foliculii de păr. Stresul poate determina o pierdere bruscă sau treptată a părului.
Deficiențele de nutriție
O dietă nesănătoasă sau săracă în substanțe nutritive poate să aibă mai multe consecințe asupra sănătății, alopecia fiind doar una dintre ele. În special, un nivel scăzut de vitamina D poate fi asociat direct cu anumite boli autoimune, inclusiv cu alopecia. Și deficitul de fier poate determina alopecie.
Afecțiunile tiroidiene
Funcționarea deficitară a glandei tiroide poate duce la apariția hiper- sau hipo- tiroidismului care, la rândul lor, pot declanșa căderea părului.
Alți factori declanșatori ai alopeciei mai pot fi:
- Nașterea, bolile sau alți factori de stres
- Colorarea excesivă, permanentul părului
- Coafurile care îți agresează scalpul
- Infecții la nivelul scalpului
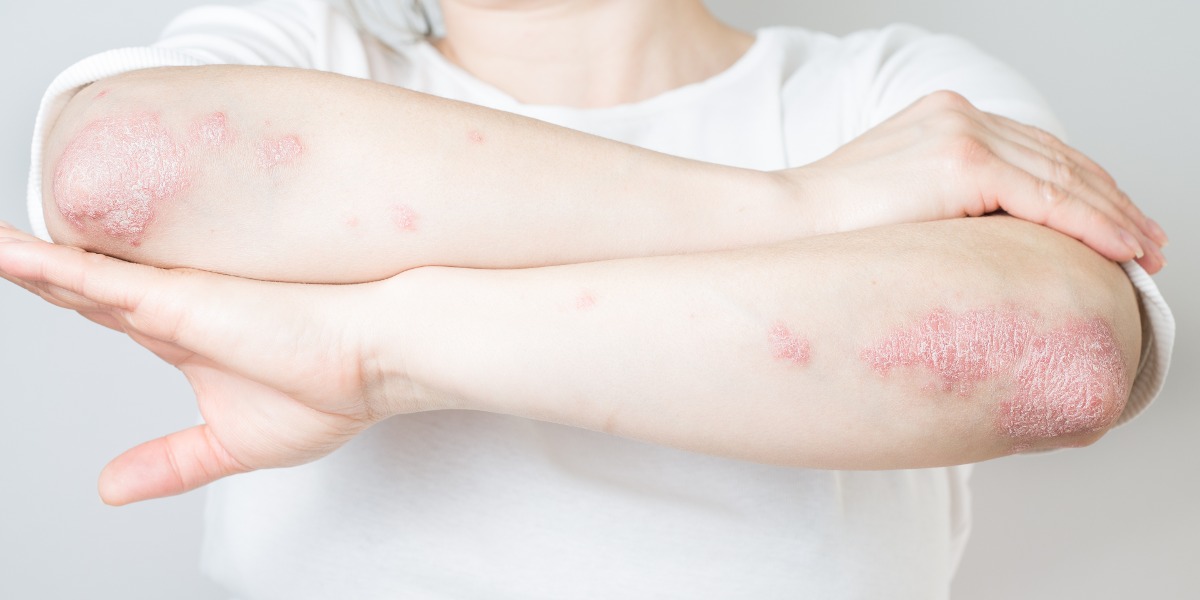
- Psoriazisul scalpului
- Infecții cu transmitere sexuală netratate (sifilis)
- Tratamentele împotriva cancerului
Tipuri de alopecie
Există mai multe forme de alopecie și diverse afecțiuni medicale care provoacă căderea părului. Iată câteva detalii despre cele mai frecvente tipuri de alopecie.
Alopecia areata
Alopecia areata este considerată drept o afecțiune autoimună care provoacă căderea părului, de obicei în pete rotunde sau ovale pe scalp, barbă sau în alte zone cu păr.
Alopecia areata se subdivide în mai multe tipuri:
- Alopecia areata totalis, care duce la căderea părului pe întregul scalp;
- Alopecia areata universalis, care duce la căderea părului pe întregul corp, inclusiv sprâncene și gene;
- Alopecia areata difuză, care are ca rezultat o subțiere bruscă și neașteptată a părului pe tot scalpul;
- Alopecia Ophiasis – căderea părului are loc într-o fâșie de-a lungul părților laterale și din spatele capului;
- Alopecia barbae – căderea părului afectează barba și mustața.
Alopecia androgenetică
În alopecia androgenică, părul cade după un model bine definit la bărbați, în timp ce la femei părul devine mai subțire pe tot capul, în loc să se rărească de la tâmple.
Alopecia cicatricială centrifugală centrală
Aici este vorba, de fapt, despre un grup de afecțiuni care distrug foliculul de păr, îl înlocuiesc cu țesut cicatricial și provoacă căderea permanentă a părului. În alopecia cicatricială centrifugală centrală, căderea părului începe în centrul scalpului și se extinde încet în exterior.
Alopecia indusă de chimioterapie (efluviul anagen)
Această alopecie apare atunci când părul cade ca urmare a chimioterapiei în cancer. Este unul dintre cele mai vizibile efecte secundare tulburătoare ale medicamentelor chimioterapeutice administrate în mod obișnuit.
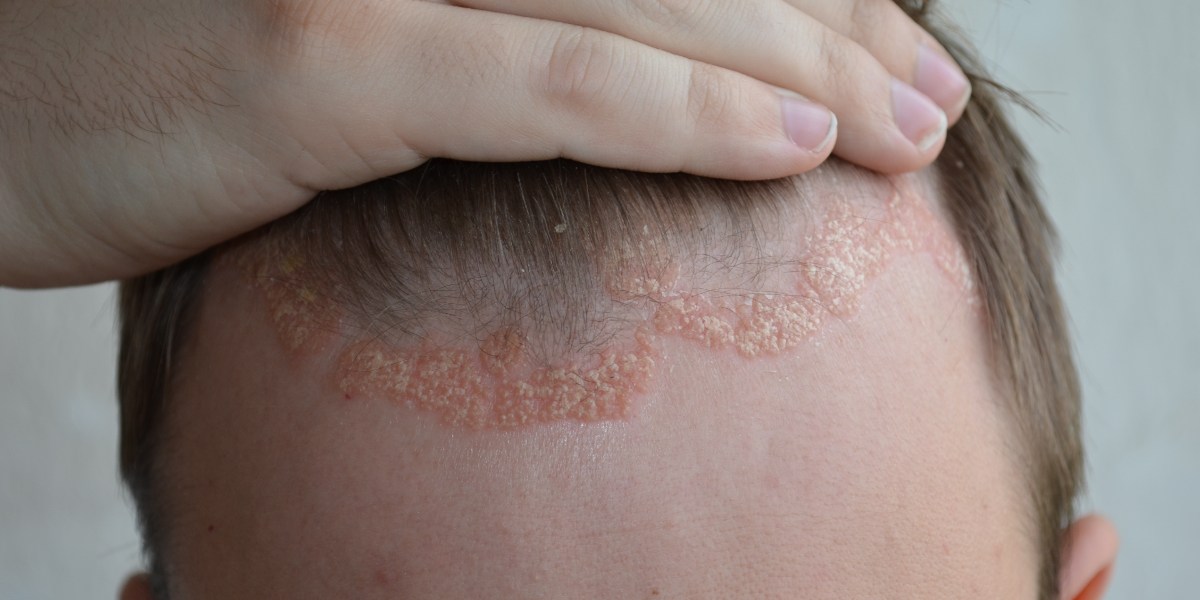
Alopecia fibrozantă frontală
Acesta este un tip de alopecie cicatricială, în care foliculul de păr este distrus și înlocuit cu țesut cicatricial. În acest tip de alopecie, părul cade în partea din față a scalpului. Căderea părului poate afecta și sprâncenele.
Lichenul plano-pilar (Lichen Planopilaris)
Și acesta este un tip de alopecie cicatricială caracterizată printr-o inflamație a scalpului și a foliculilor de păr. Adesea provoacă cicatrici și pete/zone de cădere permanentă a părului, de obicei, pe scalp.
Efluviul telogen
Majoritatea firelor de păr de pe corp sunt în creștere activă (faza anagenă), iar celelalte sunt în repaus (faza telogenă). Un fir de păr rămâne în faza de creștere timp de doi până la patru ani, înainte de a trece în faza de repaus.
În mod normal, o persoană pierde aproximativ 100 de fire de păr pe zi. La un pacient cu efluviu telogen, mai multe fire de păr trec în faza de repaus, astfel încât poate pierde circa 300 de fire de păr pe zi, ceea ce duce la o subțiere a volumului părului.
Alopecie de tracțiune
Alopecia de tracțiune are loc atunci când părul cade deoarece a fost tras, în același, mod o perioadă lungă. Această afecțiune este adesea cauzată de coafuri strânse sau de extensii de păr.
Diagnostic și tratament alopecie
Primul pas către diagnosticarea alopeciei și a tipului afecțiunii este o consultație cu un specialist dermatolog sau endocrinolog la Dr. Leventer Centre. Am creat, în cadrul centrului nostru, un departament de endocrinologie cu scopul de a integra și trata corespunzător cazurile care necesită o abordare interdisciplinară.
Medicul îți va examina scalpul și va evalua mărimea și forma zonei afectate de alopecie.
În procesul de diagnostic, specialistul ți-ar putea solicita analize de sânge și chiar o biopsie a scalpului.
Un diagnostic de specialitate te ajută să determini cauza exactă a căderii părului și ghidează medicul în stabilirea unui plan de tratament personalizat. Chiar dacă alopecia nu se poate vindeca, există tratamente care pot încetini căderea părului.
- Tratament alopeciei cu corticosteroizi. Se administrează sub formă de injecții, la nivelul scalpului, sub formă de pastile sau prin frecare pe piele.
- Imunoterapie topică. Se folosește în special pentru cazurile în care există o pierdere semnificativă a părului.
- Tratament alopecie cu Minoxidil (Rogaine). Produsul se aplică pe scalp pe durata mai multor săptămâni. Este eficient în cazul unor tipuri de alopecie, dar nu dă rezultate satisfăcătoare de fiecare dată.
- Microneedling, eficient în alopecie. Tratamentul cu microneedling în alopecie constă în utilizarea unor ace extrem de subțiri pentru a crea microleziuni la nivelul scalpului, pe această cale stimulându-se circulația sangvină și regenerarea foliculilor de păr. Tratamentul este disponibil la Dr. Leventer Centre.
- Tratament cu celule stem pentru alopecie. Acest tratament revoluționar, disponibil la Dr. Leventer Centre, folosește celule stem ale scalpului pentru a încetini efectele alopeciei androgenetice. Stimulează creșterea și regenerarea podoabei capilare.
Alte tratamente pentru alopecie includ medicamente care sunt uneori utilizate pentru alte tulburări autoimune.
Dacă îți cade părul și cauți un tratament potrivit, este important să diagnosticăm din timp alopecia. Fă-ți o programare la Dr. Leventer Centre și vino să vedem cum te putem ajuta să scapi de alopecie!