Top
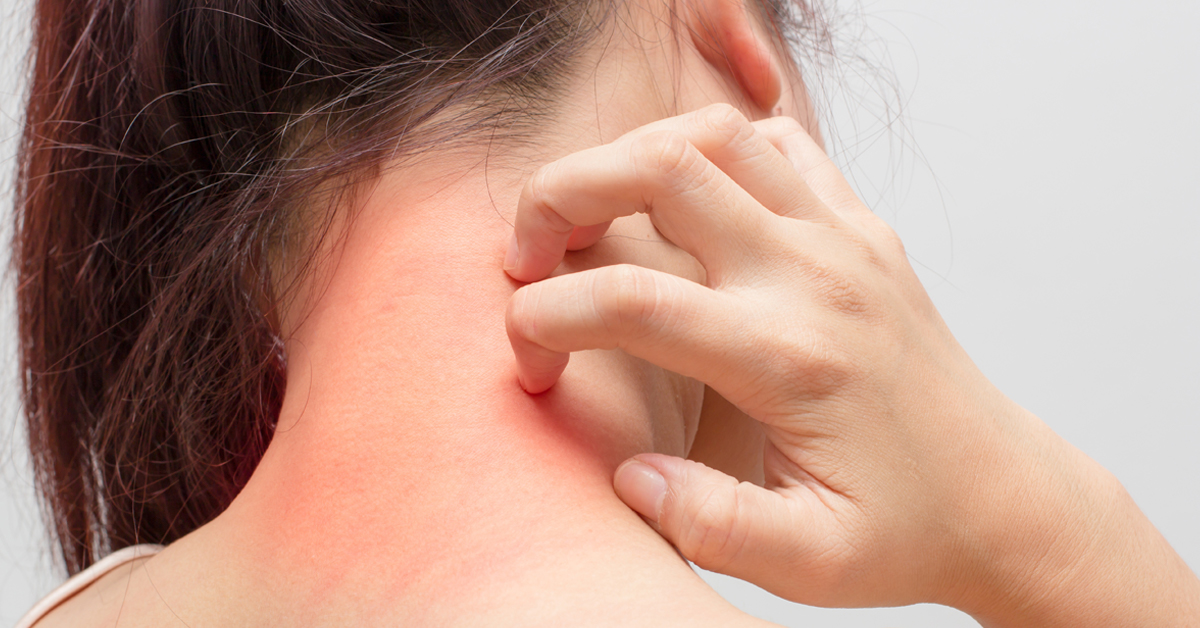
Pruritul este o senzație de mâncărime a pielii, care poate să apară din cauza unor boli dermatologice, dar și ca efect al unor afecțiuni de altă natură. Medicii specialiști din cadrul Dr. Leventer Center vă pot oferi cele mai bune explicații, în cazul în care suferiți de prurit, și vă pot recomanda tratamentul care vi se potrivește.
Pruritul sau când te mănâncă pielea
Pruritul este senzația de mâncărime care se resimte la nivelul pielii sau la nivelul semimucoaselor genitale și care duce la dorința de a te scărpina fără măsură. Pruritul poate fi de două tipuri: localizat – senzația de mâncărime apare într-un singur loc al corpului, sau generalizat – când se extinde pe toată suprafața corpului.
Pruritul. Cauzele apariției
În unele situații, poate fi dificil de stabilit de ce apare pruritul, acea mâncărime permanentă și deranjantă a pielii. Poate fi vorba despre urticarie, o erupție cutanată apărută ca urmare a unei afecțiuni a pielii sau despre o boală internă.
Medicii constată uneori și „prurit sine materia” adică fără o cauză decelabilă. Medicii sunt singurii care pot evalua ce boală se ascunde în spatele pruritului, stabilind, apoi, o schemă de tratament specifică fiecărui pacient în parte.
Sunt câteva cauze specifice care pot duce la prurit:
– Pielea uscată, care se manifestă, de regulă, fără alte complicații. Pielea poate să ni se usuce excesiv din cauza unor probleme care țin de factorii de mediu, de folosirea unor detergenți sau a unor produse de curățenie. Spălarea prea des a mâinilor poate duce, de asemenea, la uscarea pielii. Medicul dermatolog prescrie de obicei pentru aceste situații utilizarea săpunurilor pentru piele sensibilă sau atopică și utilizarea cremelor emoliente de farmacie care sunt destinate aceluiași tip de piele.
– Diversele forme de eczemă pot cauza prurit.
– Pruritul este semnul cel mai important al urticariei. Urticaria este o boală alergică ce se manifestă prin mâncărime și apariția unor pete roz roșiatice, ușor umflate și care au caracter fugace, adică dispar și apar în altă locație.. Urticaria poate apărea după consumul unor alimente alergene precum fructele de mare, nucile, fructele cu semințe mici ca zmeura, căpșunile etc. sau a conservanților alimentari. Uneori unele
medicamente declanșează urticarie, antiinflamatoriile fiind adesea implicați în erupție. Medicii mai caută posibilitatea asocierii cu o parazitoză intestinală sau alte boli interne care să declanșeze boala.
Alte cauze:
– Dermatita de contact poate fi însoțită de prurit. Ea poate fi declanșată la contactul cu produse cosmetice sau de curățenie sau chiar de la purtarea unor bijuterii fabricate dintr-un material pe care organismul nostru nu-l tolerează. Nichelul este de multe ori implicat în această formă de alergie.
– Mușcăturile de insecte sunt o altă cauză a apariției pruritului. Mușcătura de țânțar, purece, ploșniță sau de păianjen poate produce o înroșire a pielii și poate provoca mâncărime, însă această erupție ar trebui să treacă fără tratament într-un interval de până la 14 zile. Există și situații în care, pe o piele mai sensibilă, efectele durează mai mult, fiind nevoie de recomandări medicale.
– Pruritul se mai poate declanșa și pe fond psihic. Există anumite afecțiuni psihiatrice care pot determina bolnavul să se zgârie sau să se scarpine inconștient, fără a fi vorba despre nicio problemă fizică. Anxietatea, depresia, tulburările obsesiv-compulsive sunt pe lista afecțiunilor mintale de acest tip. Stresul este, de asemenea, o altă cauză de prurit.
– Mâncărimea pielii ar putea fi, de asemenea, cauzată de afecțiuni medicale mai grave. Pacienții cu insuficiență renală sau hepatică, unele boli oncologice pot acuza prurit.
Boli de piele care se manifestă prin prurit
Diagnosticarea cauzelor medicale ale pruritului poate necesita o serie mai largă de analize medicale, precum și analizarea de către specialist a întregului istoric medical al pacientului.
Pot fi recomandate, astfel, analize ale sângelui, analize ce țin de buna funcționare a tiroidei sau a ficatului și rinichilor. Se mai fac teste parazitologice și alergologice.
– Una dintre bolile de piele care se manifestă prin prurit este dermatita atopică.
– Dermatita seboreica a scalpului, manifestată prin prezența mătreții poate fi o altă cauză a pruritulu la nivelul capului.
– Unele forme de eczemă, parazitoze cutanate ca scabia, se manifestă prin prurit.
– Urticaria este o boală de piele care se poate manifesta prin prurit. Este vorba despre o boală de piele care nu se transmite.
– Uneori psoriazisul se poate manifesta și prin prurit.
Pruritul – ce trebuie să faci?
Când apare senzația de mâncărime a pielii, este indicată, în primul rând, o igienă corespunzătoare. Totodată, mâncărimea pielii poate să apară din cauza unor haine confecționate dintr-un material care provoacă iritarea pielii. Totuși, dacă mâncărimea pielii persistă, trebuie să vă adresați unui medic dermatolog. Acesta este singurul în măsură să stabilească dacă pruritul ascunde o problemă de sănătate și ce tratament trebuie urmat.
Dacă suferi de prurit, vino la Dr. Leventer Center. Clinica dispune de o echipă formată din profesioniști în domeniul dermatologiei, care te vor ajuta să identifici motivele pentru care suferi de prurit, precum și tratamentul care ți se potrivește.