Top
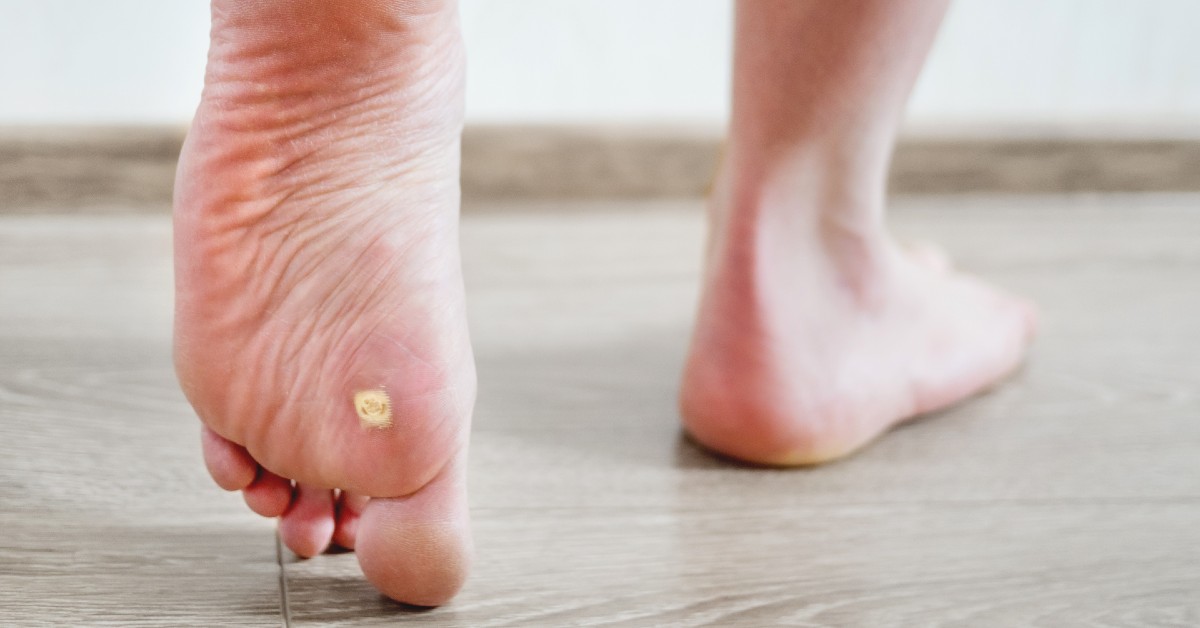
Mergi mult pe jos, ai o încălțăminte incomodă sau ai o problemă de postură care te determină să pășești incorect? Dacă răspunsul este da, este posibil să te confrunți în mod repetat cu apariția bătăturilor în talpă. Deși nu sunt o problemă medicală gravă, bătăturile din talpă pot fi dureroase și incomode, împiedicând mersul normal, moment în care este recomandată o consultație dermatologică. Află mai multe despre tratamentul bătăturilor dureroase de la medicii Dr. Leventer Centre.
De ce apar bătăturile în talpă?
Bătăturile din talpă, care se manifesta sub forma hiperkeratozei (îngroșarea localizată a stratului superficial al pielii) reprezintă zone de piele îngroșată, dure la atingere, care se formează în urma unui suprasolicitări mecanice a zonei respective. Bătăturile apar ca metodă de protecție a pielii și a osului subiacent împotriva acestei suprasolicitări, prin urmare, când vorbim despre tratamentul bătăturilor din talpă, este necesară îndepărtarea sau vindecarea cauzei lor.
Pe lângă o încălțăminte incomodă, care poate provoca și apariția unghiei încarnate, bătăturile în talpă apar și ca efect a:
- Unei anomalii a oaselor piciorului (ex: platfus)
- Menținerii corpului în poziție verticală pentru un timp îndelungat
- Obezității
- Piciorului diabetic
- Poliartitei reumatoide.
Tratament bătături în talpă – sfatul dermatologului
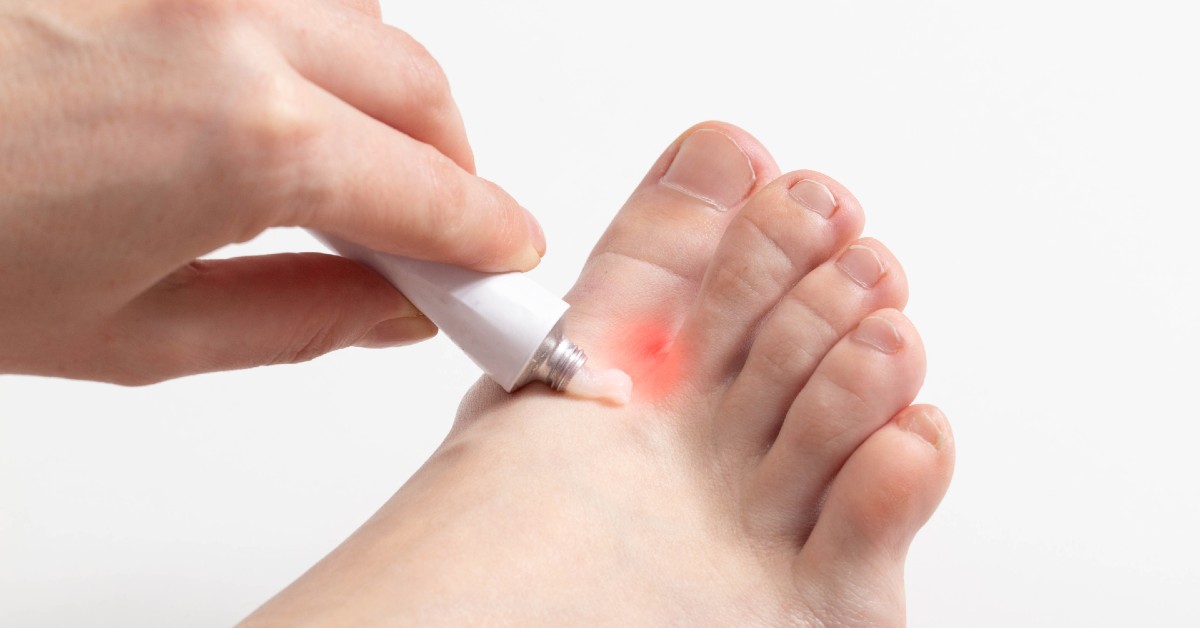
Tratamentul bătăturilor din talpa piciorului poate începe de acasă, prin aplicarea unor soluții expuse mai jos. Dacă bătăturile din talpă persistă și după acest tratament local, recomandăm vizita la cabinetul de dermatologie. Este posibil să fie necesar un tratament pentru bătături dureroase aplicat de medicul dermatolog.
Pentru extragerea bătăturilor și tratamentul bătăturilor dureroase, poți aplica următoarele soluții acasă:
- Înmuierea piciorului în apă caldă, extragerea bătăturilor cu ajutorul unei pietre ponce și hidratarea pielii exfoliate cu cremă.
- Folosirea unei creme exfoliante pentru picioare, la sugestia medicului sau farmacistului. Substanța exfoliantă elimină celulele moarte ale pielii care formează bătătura, având ca efect, în timp, extragerea bătăturilor.
- Purtarea unor plasturi care conțin acid salicilic sau uree și care exfoliază și protejează bătăturile din talpă în timpul mersului și ajută în procesul de vindecare.
Extragerea bătăturilor din talpă se poate realiza în cabinetul medicului dermatolog, prin folosirea aparaturii medicale adecvate. În cazurile extreme, când astfel de soluții nu duc la extragerea bătăturilor din talpă și vindecarea lor, este posibil să fie nevoie de o intervenție chirurgicală. De aceea este necesară evaluarea și monitorizarea unui medic dermatolog în cazurile în care tratamentul bătăturilor în talpă aplicat acasă nu a avut succes, iar acestea sunt în continuare o sursă de durere.
Cel mai important aspect în tratamentul bătăturilor din talpă este eliminarea cauzei. Astfel, dacă ai o încălțăminte incomodă, renunță la ea. Dacă mergi mult pe jos sau stai prea mult în picioare, corectează aceste comportamente. Dacă suferi de diabet sau ai probleme structurale la oasele piciorului, mergi la o consultație medicală de specialitate.
La Dr. Leventer Centre, medicii dermatologi oferă tratament pentru bătăturile dureroase din talpă în funcție de specificul fiecărui caz. Dacă ai nevoie de atenție medicală sau ai nevoie de ajutor pentru extragerea bătăturilor din talpă, te așteptăm la o programare la Dr. Leventer Centre.