Top
Ovidiu Bojor este una dintre cele mai importante personalități românești, munca sa aducându-i recunoașterea a trei importante academii: Academia Română, Academia de Științe Medicale și Academia Americană de Arte și Științe. Născut în anul 1924, profesorul Bojor este un exemplu al unei vieți dedicate cunoașterii și explorării.
Activitatea sa din domeniul farmaciei a fost completată de obținerea a 40 de brevete de invenții, poziția de observator al Națiunilor Unite pentru țările din Africa și Asia pe domeniul dezvoltării și de postura de alpinist pe unii dintre cei mai mari și mai uimitori versanți de pe planetă.
O viață trăită din plin
Alpinismul, una dintre pasiunile sale, l-a purtat în expediții pe unii dintre cei mai înalți munți din lume. O astfel de expediție a avut loc în anul 1985, atunci când grupul pe care l-a condus a reușit să urce pe vârful Gurja Himal (7.165m) din Nepal.
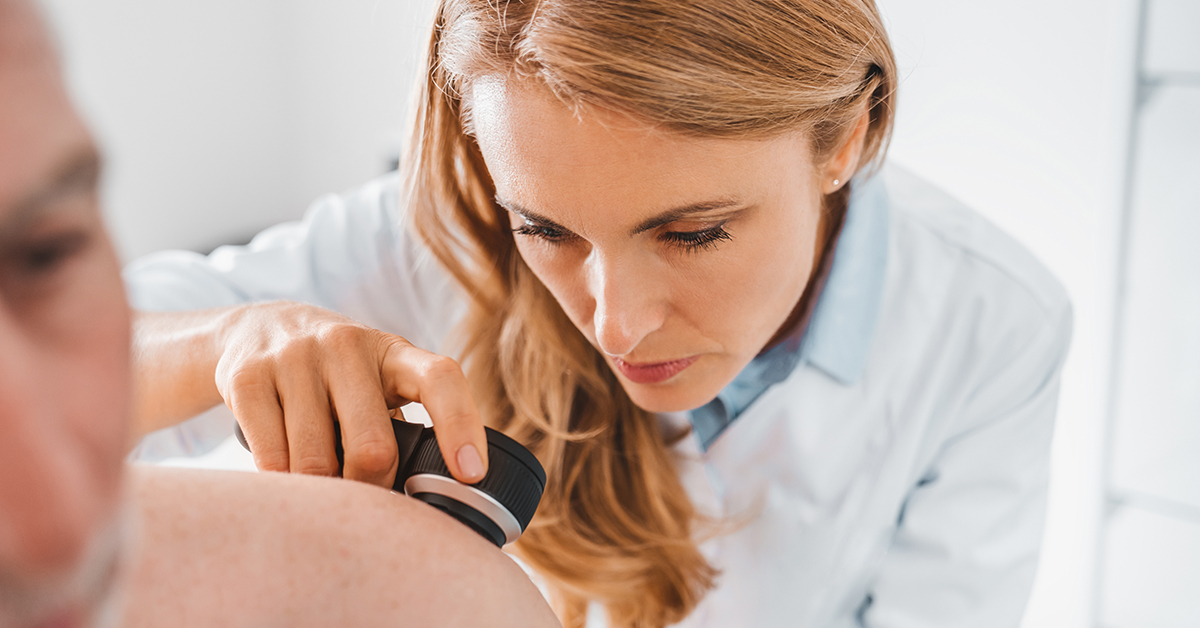
Succesul acestei provocări a avut la bază două aspecte: „aclimatizarea” și „altitudinizarea” și, deși a reușit să se adapteze condițiilor de mediu, lumina solară la care a fost expus avea să producă un impact ulterior asupra pielii. La întoarcerea în țară a observat o pată neobișnuită în zona frunții. Pentru că pata nu dispărea, a programat o consultație la dermatolog.
„Diagnosticul a fost epiteliom bazocelular […] cancer de piele”- Prof. Ovidiu Bojor.
Acest tip de cancer de piele apare, de obicei, la persoanele trecute de 40 de ani care s-au expus la soare necontrolat și pe perioade lungi de timp. În cazul domnului Bojor, expunerea prelungită la raze UV atât în laborator cât și în copilărie, când făcea tratament pentru rahitism, sau pe munte și-au spus cuvântul. Prima operație de îndepărtare a leziunii a avut loc la scurt timp după identificarea acesteia dar, din nefericire, tehnologia din acea perioadă nu a permis o eliminare completă a celulelor canceroase.
Viața continuă, indiferent de probleme
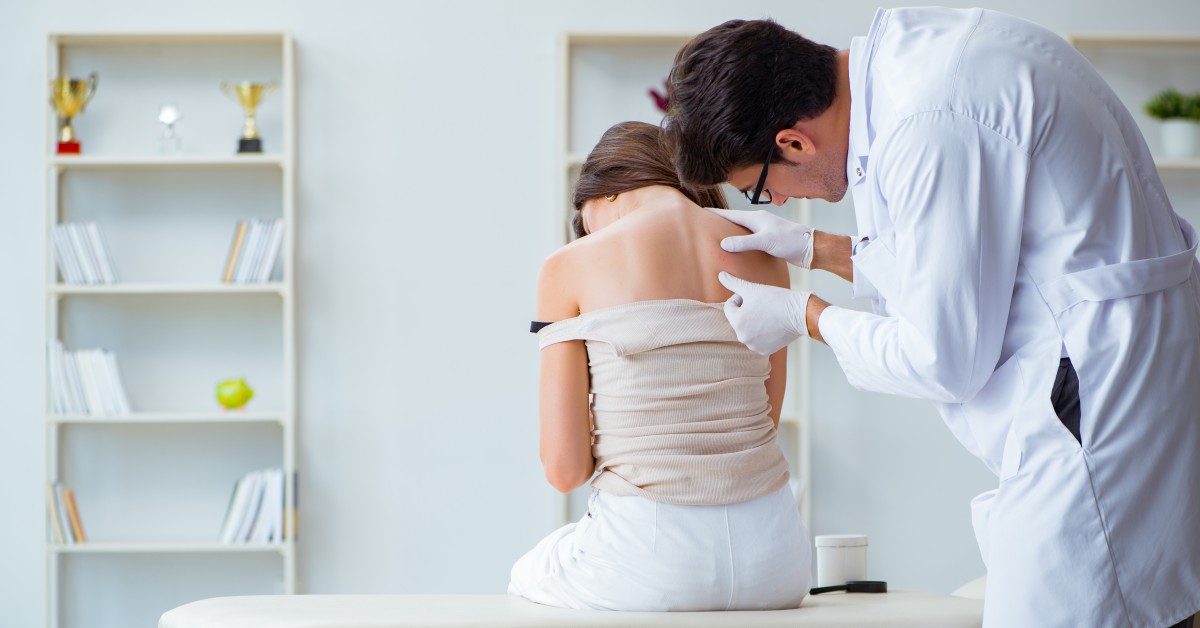
Problemele legate de cancerul de piele s-au perpetuat de-a lungul deceniilor, dar fără a-l opri pe Profesorul Bojor să își continue activitatea sa de cercetare. Din păcate, din cauza faptului că marginile tumorilor excizate nu erau curate, noi și noi tumori creșteau. Așa se face că, în 2008, domnul profesor Bojor a cunoscut-o pe Dr. Mihaela Leventer. Aceasta, împreună cu echipa sa de la Dr. Leventer Centre, l-a tratat timp de mai mulți ani, reușind să excizeze mare parte din tumori. Date fiind însă vârsta dar și extinderea cancerului, s-a ajuns la concluzia că, pentru ținerea sub control a durerii și celorlalte simptome specifice, sunt necesare îngrijirile paliative.
În acest punct, munca de-o viața a Dr. Bojor în domeniul farmaceutic s-a dovedit cea mai utilă. Farmacistul și-a îndreptat atenția către o plantă străveche, Cannabis indica: „Am observat că există două tipuri de uleiuri volatile […] unul gras, comestibil și de bună calitate și uleiul esențial, cu acțiune terapeutică, canabidolul”.
Infuziile cu ceaiul care conținea urme ale acestor uleiuri au venit în ajutorul terapiilor convenționale pentru a putea ține sub control simptomele bolii și a-i permite domnului profesor Bojor să își trăiască viața și să își continue activitatea.
În ciuda faptului că suferă de acest cancer cutanat încă din 1986, evoluția bolii a fost suficient de lentă încât dl. Bojor să poată trăi o viață bună și echilibrată. Mesajul său către noi toți este însă legat mai ales de prevenție.
„Fără lumină nu există nimic pe lume, însă expunerea la lumină trebuie să fie atent dozată. Este important să ne ferim de lumina solară directă, mai ales când aceasta vine cu ultraviolete. Dați cea mai mare atenție prevenției. Nu doar în cazul pielii, ci în orice afecțiune. La primele semne, apelați la medic. Orice boală luată de la început îi dă pacientului mai multe șanse. Chiar și acum, în pandemie, trebuie apelat urgent la medic”, Prof Ovidiu Bojor.