Top
Când ne referim la alunițe cancerigene ne referim la acele leziuni de pe piele care ies din parametrii normali ai unei alunițe. Nu orice aluniță asimetrică este cancerigenă, însă, prezența acestora pe piele prezintă un risc mai ridicat de cancer de piele. Primul semn al melanomului este apariția unei alunițe noi la vârstă adultă sau modificarea în formă, mărime sau culoare a uneia mai vechi.
Alunițele cancerigene nu au simptome, dacă nu știi cum să le cauți. De aceea, este recomandat un control dermatologic anual de prevenție, pentru a elimina dezvoltarea unor alunițe periculoase.
Alunițe cancerigene vs. alunițe normale
Nu există om fără măcar o aluniță pe corp. Alunițele, denumite și nevi melanocitari sunt mici pete cafenii plane sau excrescențe care apar pe piele, fie în urma predispoziției genetice, fie în urma unei anomalii în perioada de embriogeneză. Apar în urma aglomerării melanocitelor care dau culoare pielii.
O aluniță benignă este mică, până în 5 mm, de culoare cafenie, simetrică și cu margini regulate. Orice modificare la nivel de culoare, mărime sau formă reprezintă un semnal de alarmă care trebuie să te trimită la cabinetul medicului dermatolog.
Alunițele periculoase, care pot fi alunițe cancerigene (maligne), sunt acele leziuni asimetrice, cu margini neregulate, în mai multe culori și cu diametrul mai mare de 5 mm. Acestea trebuie investigate la timp, astfel încât, dacă se dovedesc a fi alunițe cancerigene, cancerul să poată fi descoperit la debut, când sunt mult mai multe șanse de vindecare.
Alunițele trebuie verificate anual de un medic specialist, pentru a evita apariția cancerului de piele. Dacă o aluniță prezintă semne de îngrijorare, medicul dermatolog va recomanda o biopsie, iar în urma examenului histopatologic, va știi dacă este o aluniță normală sau una cancerigenă.
Autoexaminarea pielii
Monitorizarea alunițelor este un pas important pentru sănătate, mai ales în prevenirea apariției cancerului de piele. O metodă bună de prevenție o reprezintă autoexaminarea pielii. Acesta se face respectând o serie de reguli care te ajută să-ți investighezi pielea periodic și să fii primul care remarcă ceva nou, inclusiv alunițele maligne. Trebuie să fii atent la:
- asimetria părților;
- margini neregulate;
- culoare neagră, roșie, albă sau pigmentare neuniformă;
- diametrul mai mare de 6 mm;
- evoluția, sau dobândirea unor noi caracteristici, precum sângerarea sau mâncărimea.
Autoexaminarea se face cu ajutorul oglinzilor și se evaluează fiecare zonă a corpului, din vârful picioarelor până în creștetul capului.
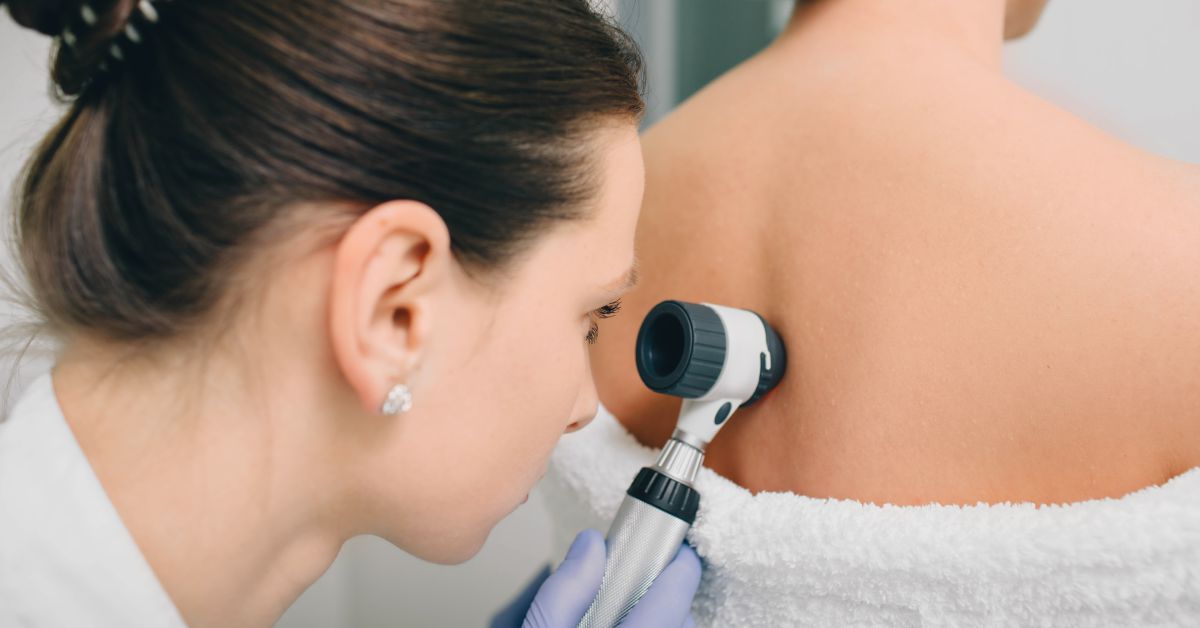
Examinarea alunițelor periculoase cu FotoFinder
FotoFinder este un aparat modern cu care medicul dermatolog realizează, prin imagini, o hartă a alunițelor de pe întregul corp. Aceste imagini sunt stocate într-o bază de date a pacientului și sunt monitorizate și comparate cu imaginile alunițelor realizate la următorul control. Astfel, medicul poate să analizeze cu mai multă acuratețe alunițele sau leziunile de pe corp care par suspecte, pentru că aparatul mărește de 10 ori zona de interes. Marele beneficiu al acestei metode de prevenție este faptul că aparatul identifică singur dacă apar modificări de un control la altul, și astfel medicul știe unde să-și concentreze eforturile mai bine.
“Examinarea pielii de către un medic dermatolog este recomandată o dată pe an. Astfel, facem prevenție împotriva cancerului de piele, iar în cel mai rău caz, depistăm boala într-un stadiu incipient, când sunt șanse mai mari de tratare. Dermatoscopia, și mai nou dermatoscopia digitală prin FotoFinder sunt metodele cele mai bune de a evita apariția și manifestarea unor alunițe cancerigene.”, Gabriela Dodan, medic primar dermatolog la Dr. Leventer Centre.
Alunițele nu sunt periculoase prin numărul lor mare. De asemenea, unele își schimbă aspectul odată cu trecerea timpului, mai ales în adolescență, în timpul sarcinii sau după vârsta de 50 de ani fără să prezinte risc de cancer de piele. Însă, trebuie să fii atent la modificările descrise mai sus. Acestea sunt singurele repere care indică transformarea alunițelor normale în alunițe cancerigene, pentru că alunițele maligne nu prezintă simptome vizibile.
Dacă observi modificări la nivelul alunițelor de pe corp, similare cu cele descrise mai sus, sau apariția unora noi, periculoase, sau bănuiști prezența unor alunițe cancerigene te așteptăm la o consultație de dermatologie la Dr. Leventer Centre, unde o echipă de medici specialiști în sănătatea pielii lucrează pentru binele tău.