Top
Carcinomul cutanat este un tip de cancer de piele integrat în categoria tumorilor non-melanocitare. Principalele tipuri sunt carcinomul bazocelular și carcinom spinocelular sau cu celule scuamoase. În anul 2017, Organizația Mondială a Sănătății estima că sunt între 2 și 3 milioane de oameni la nivel mondial diagnosticați cu cancer de piele de tip non-melanom. Carcinomul nu este la fel de periculos pentru viață ca melanomul, dar este mult mai frecvent. Cu cât este depistat mai devreme, cu atât sunt șanse mai mari să fie vindecat.
Ce este carcinomul pe piele și când apare?
Carcinomul cutanat este o tumoră malignă care se formează în celulele epiteliale. În cele mai multe cazuri, carcinomul de piele (cutanat) este provocat de expunerea excesivă la razele UV, care provoacă mutații la nivel celular, determinând apariția unor celule noi, anormale, cancerigene, care se înmulțesc într-un ritm rapid, necontrolat și alarmant.
Un carcinom se dezvoltă pe piele cu precădere în zonele expuse în exces la soare, dar există și cazuri în care un astfel de cancer se dezvoltă în zone nevăzute de soare. În astfel de situații, carcinomul poate să aibă o cauză genetică sau să apară în urma expunerii la radiații (inclusiv radioterapie).
Orice leziune sau excrescență care apare subit pe piele, crește în dimensiuni și persistă trebuie evaluată fără întârziere de medicul dermatolog.
Tipuri de carcinom de piele
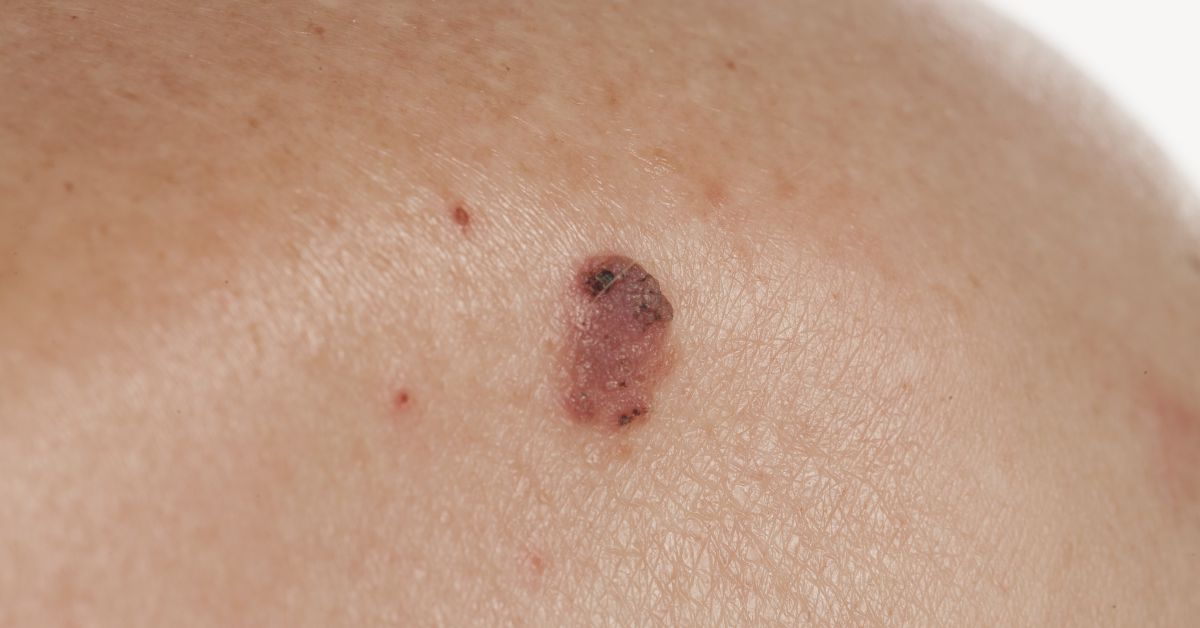
Carcinomul bazocelular
tumora se extinde lent în zona afectată formând un țesut cu aspect anormal. Metoda de diagnostic pentru acest tip de carcinom cutanat este dermatoscopia, urmată de o biopsie a leziunii suspecte.
„În acest moment, 80% dintre cazurile de cancer de piele depistate la nivel mondial sunt cazuri de carcinom bazocelular, iar numărul pacienților diagnosticați cu această afecțiune este în continuă creștere” – Dr. Anca Stanciu, medic primar dermatologie în cadrul Dr. Leventer Centre.
Carcinomul spinocelular sau cu celule scuamoase
Se mai numește carcinom scuamocelular sau cu celule scuamoase și este o formă de cancer de piele care se dezvoltă în celulele scuamoase din straturile mijlocii și superioare ale epidermului. Dacă nu este tratat la timp, acest tip de carcinom de piele poate metastaza. Diagnosticul se pune în urma unei biopsii shave, însă uneori pot fi necesare și teste de imunohistochimie.
„Carcinomul spinocelular este al doilea ca incidență între cancerele de piele și este totodată foarte răspândit pe pielea albă expusă factorilor de risc.” – Dr. Mihaela Leventer, medic primar dermatologie și fondatorul Dr. Leventer Centre.
Tratament pentru carcinomul de piele prin microchirurgia Mohs
Cel mai important lucru de care trebuie să ținem cont în tratarea unui cancer cutanat este timpul. Deși carcinomul nu are o viteză de metastazare la fel de mare ca melanomul, tratamentul trebuie efectuat din timp, pentru a nu permite leziunilor să crească și să invadeze structuri profunde ale pielii.
La Dr. Leventer Centre am implementat microchirurgia Mohs ca metodă de tratament pentru carcinomul de piele, în ambele sale forme – carcinomul bazocelular și carcinomul scuamocelular.
În perioada 8-10 iunie, Dr. Leventer Centre a găzduit un curs de microchirurgie Mohs, organizat de European Academy of Dermatology and Venereology (EADV), în parteneriat cu Fundația Dr. Leventer Pentru Sănătatea Pielii. Acest eveniment de prestigiu a adus în România personalități internaționale de renume de pe trei continente. Mai multe informații despre acest eveniment găsiți aici.
Ce este microchirugia Mohs?
Excizia Mohs este un tip de chirurgie care permite îndepârtarea tumorii canceroase și verificarea țesuturilor din jurul ei în același timp. În timpul operației, chirurgul dermatolog îndepărtează leziunea împreună cu o margine de siguranță de țesut de 1 milimetru. Probele sunt examinate în laboratorul de anatomie patologică – medicul dermatopatolog verifică dacă în marginea de siguranță mai sunt sau nu prezente celule canceroase. Dacă sunt, procedura de excizare se repetă până când celulele tumorale sunt îndepărtate complet.
Microchirurgia Mohs este folosită de peste 10 ani ca metodă de a vindeca pacienții cu carcinom de piele la Dr. Leventer Centre. Este o tehnică mai precisă decât chirurgia clasică și reduce semnificativ riscul de recidivă.
Centrul Dr. Leventer Centre – singurul centru acreditat în această tehnică de microchirurgie din Europa Centrală și de Est – cumulează peste 2.500 de ore petrecute în sala de operație, într-un singur an, și a efectuat peste 3.600 de intervenții în carcinom prin Mohs, cu o rată de succes de 99,7%, fără recidivă.
În funcție de poziția leziunii tumorale pe corp, unele cazuri de carcinom nu se tratează prin microchirurgia Mohs. Acestea sunt abordate prin excizie cu margini largi de siguranță, urmată de radioterapie, în cazul tumorilor extinse sau cu risc crescut.
Dacă observi cea mai mică modificare sau apariția unei noi leziuni la nivelul pielii, programează-te la un control dermatologic la Dr. Leventer Centre. Echipa multidisciplinară a clinicii are expertiza necesară pentru a diagnostica rapid și precis carcinomul de piele și este certificată în cea mai eficientă tehnologie pentru tratarea acestuia.