Top
“Carcinomul spinocelular cu celule scuamoase este al doilea cancer de piele ca incidență și este foarte răspândit pe pielea albă expusă factorilor de risc.” – Dr. Mihaela Leventer
Ce este carcinomul spinocelular cu celule scuamoase?
Carcinomul spinocelular cu celule scuamoase este o formă comună de cancer de piele care se dezvoltă în celulele scuamoase aflate în straturile mijlocii și superioare ale epidermei.
La debut, carcinomul scuamos nu amenință viața, deși poate deveni destul de agresiv în timp. Netratat, carcinomul spinocelular cu celule scuamoase poate da niște leziuni foarte mari, ceea ce poate duce la complicații serioase și poate metastaza, situație care periclitează viața.
De obicei, carcinomul scuamos apare din cauza unei expuneri îndelungate la radiații UV, indiferent dacă sunt de la soare sau de la saloanele de bronzat artificial. Evitarea ultravioletelor este cea mai bună metodă de prevenire a tuturor tipurilor de cancer de piele. Carcinomul spinocelular se poate dezvolta și pe zonele de piele iradiate pentru alt cancer, dar și în zona genitală fiind corelat cu infecții virale locale.
Celulele scuamoase se găsesc în multe zone ale corpului, ceea ce face ca acest cancer să poată apărea în oricare dintre aceste organe. Carcinomul spinocelular cu celule scuamoase se referă la cancerul dezvoltat în celulele scuamoase aflate în piele.
Simptome carcinom spinocelular cu celule scuamoase
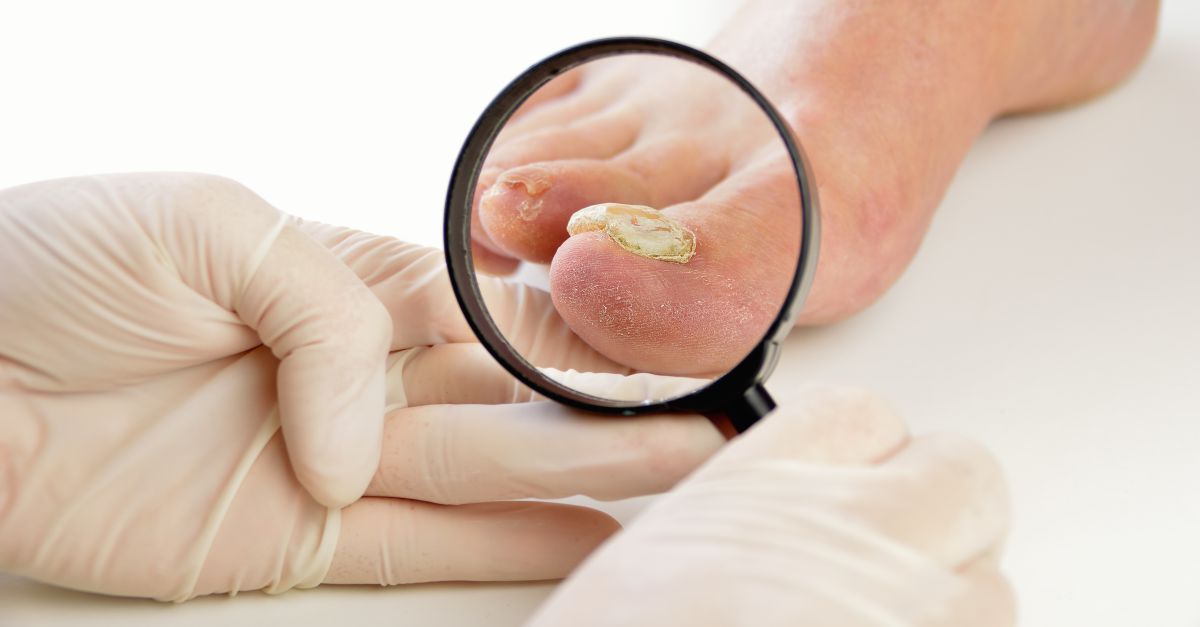
Carcinomul spinocelular cu celule scuamoase apare, adesea, pe o piele expusă la soare, cum ar fi scalpul, mâinile, urechile sau buzele, dar poate să apară și în alte zone cum ar fi în interiorul gurii, pe anus sau pe organele genitale.
Semne și simptome ale carcinomului spinocelular cu celule scuamoase:
- un nodul roșu, ferm;
- rană cu o crustă roșie;
- o nouă rană sau inflamație apărută peste o cicatrice veche;
- o crustă solzoasă pe buză care poate evolua într-o rană deschisă;
- o rană roșie sau solzoasă în interiorul gurii;
- o rană roșie sau solzoasă în sau pe anus sau pe organele genitale.
Este timpul să mergeți la doctor dacă aveți o astfel de rană care nu se vindecă în două luni sau dacă aveți vreo zonă pe corp cu aspect de solzi care nu dispare.
Carcinom spinocelular – cauze de apariție
Carcinomul spinocelular cu celule scuamoase apare atunci când celulele scuamoase din stratul superior al epidermei dezvoltă erori ale ADN-ului. În mod normal, celulele noi împing celulele îmbătrânite spre suprafața pielii. În cele din urmă, acestea mor și cad. Erorile de ADN întrerup acest ciclu firesc astfel că celulele scuamoase cresc necontrolat, ceea ce duce la apariția unui carcinom scuamos.
Deteriorarea ADN-ului pielii apare mai ales din cauza radiațiilor ultraviolete (UV) de la soare și de la lămpile de bronzare sau aparatele de radioterapie. Expunerea la soare nu explică însă și formele de carcinom scuamocelular care apar în zone ascunse ale corpului, ceea ce indică existența și a altor factori de risc precum substanțele toxice (ca de exemplu nicotina pentru fumători), diverse boli ale sistemului imunitar sau infecții virale.
Factori de risc
“Boală a persoanelor mature sau vârstnice, carcinomul spinocelular cu celule scuamoase ar putea fi prevenit dacă, din copilărie, am respecta câteva reguli de protecție a pielii. Stă în puterea fiecăruia să limiteze cel puțin factorii de risc ambientali, ocupațional sau cei care țin de obiceiuri periculoase cum este fumatul.” – Dr. Mihaela Leventer
Factorii care pot crește șansele apariției carcinomului spinocelular cu celule scuamoase sunt:
Pielea deschisă la culoare
Oricine, indiferent de culoarea pielii, poate face carcinom spinocelular cu celule scuamoase. Cu toate acestea, cei care au mai puțin pigment (melanină) au parte de mai puțină protecție în fața razelor UV.
Persoanele cu păr blond sau roșcat și ochi verzi sau albaștri
Suferă mult mai des de arsuri solare și au mult mai multe șanse să dezvolte cancer de piele decât persoanele cu piele mai închisă la culoare.
Expunere excesivă la soare
Prea multe raze UV cresc riscul apariției carcinomului spinocelular cu celule scuamoase. Petrecerea unui timp îndelungat la soare – în special fără creme de protecție solară sau haine – crește și mai mult riscul cancerului de piele.
Lămpile de bronzare artificială
Persoanele care folosesc lămpile de bronzare au un risc mai crescut de carcinom spinocelular.
Arsuri solare repetate
Cei care au avut de mai multe ori arsuri solare în copilărie și adolescență au mai multe șanse să dezvolte carcinom scuamocelular la maturitate. Și adulții cu arsuri solare repetate prezintă același risc.
Predispoziția pentru leziuni precanceroase
Leziunile precanceroase, precum keratoza actinică sau boala Bowen, cresc șansele apariției unui carcinom scuamos.
Recurența
Pentru persoanele care au avut carcinom spinocelular cu celule scuamoase este posibil să facă acest cancer din nou pe altă zonă vulnerabilă.
Un sistem imunitar slăbit
Oamenii cu un sistem imunitar mai slăbit au un risc mai crescut de carcinom spinocelular. Aici sunt incluși și cei care au leucemie sau limfom, precum și cei care sunt sub tratament imunosupresor, cum ar fi persoanele care fac transplant de organe.
Boli genetice rare
Persoanele care suferă de xeroderma pigmentosum, care cauzează o sensibilitate extremă la lumina soarelui, prezintă un risc crescut de apariție a cancerului de piele.
Ce complicații pot apărea?
Carcinomul spinocelular cu celule scuamoase netratat poate distruge și țesutul sănătos aflat în vecinătatea sa, se poate extinde la nodulii limfatici sau la alte organe și poate fi fatal, deși acest pronostic este destul de neobișnuit.
Carcinomul spinocelular cu celule scuamoase poate deveni agresiv în cazurile în care cancerul:
- este mai mare și mai întins ca de obicei (tumoră peste 2 cm diametru);
- implică și membrane mucoase, cum sunt buzele;
- apare la o persoană cu un sistem imunitar compromis, cum ar fi cele care sunt sub tratament anti-respingere post-transplant de organe sau cele care au leucemie cronică.
Cum poate fi prevenit carcinomul spinocelular cu celule scuamoase?
Cele mai multe forme de carcinom pot fi prevenite. Pentru prevenție trebuie să:
Evitați soarele în miezul zilei
Soarele poate fi periculos între 10 AM și 4 PM, așa că ar fi bine să vă programați activitățile de exterior în alte intervale orare, chiar și pe perioada iernii și chiar și atunci când afară este înnorat.
Purtați cremă de protecție solară tot anul
Este recomandat să purtați o cremă de protecție solară cu un factor de minim 15. Aceasta trebuie pusă într-un strat generos și reaplicată la fiecare două ore sau mai des atunci când înotați sau transpirați mult. Folosiți multă cremă mai ales pe zonele expuse cum sunt buzele, mâinile, ceafa, urechile.
Purtați haine de protecție
Acoperiți-vă pielea cu haine închise la culoare din țesături dense prin care nu pătrund razele solare. Purtați haine care acoperă cât mai multă piele – brațe, picioare – și o pălărie cu boruri largi. Există și piese vestimentare cu protecție UV și nu uitați nici de ochelarii de soare – cei mai potriviți sunt cei care blochează atât razele UVA cât și pe cele UVB, scăzând implicit riscul de carcinom scuamos.
Evitați lămpile de bronzare
Emit raze UV și pot crește riscul apariției carcinomului spinocelular cu celule scuamoase.
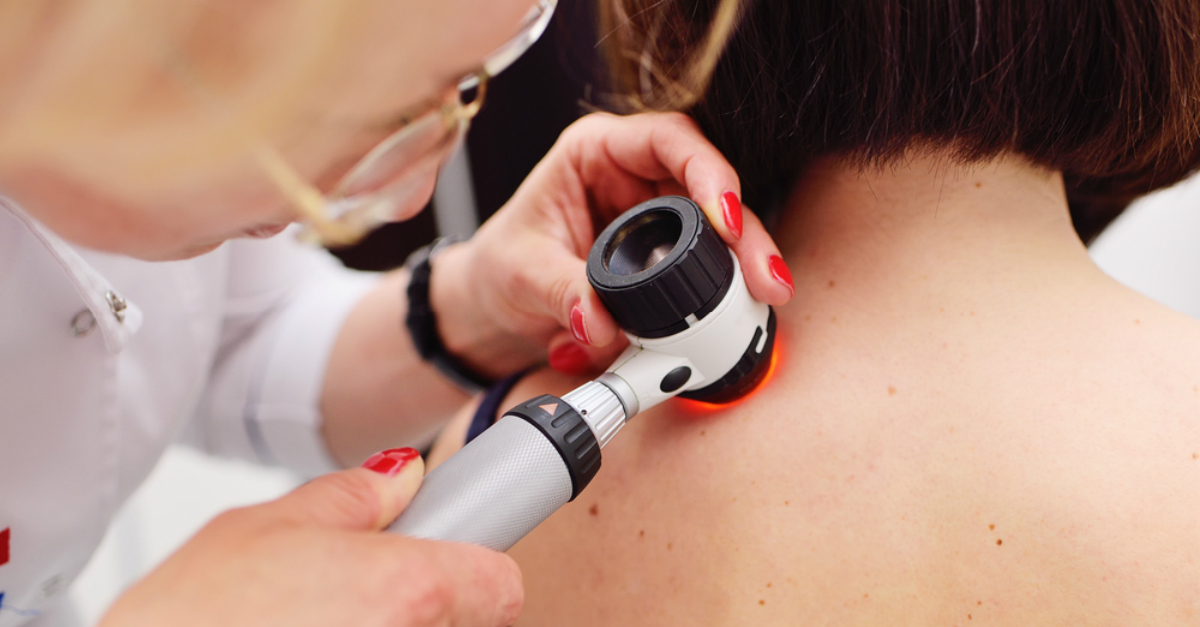
Faceți verificări dese ale pielii și anunțați doctorul dacă observați schimbări
Examinați-vă corpul cu atenție ori de câte ori aveți ocazia. Căutați alunițe, pistrui, umflături, semne din naștere. Cu ajutorul oglinzilor, verificați inclusiv spatele, scalpul, gâtul și urechile.
Tratament carcinom spinocelular
În Centrul Dr Leventer aplicăm o schemă de tratament preventiv pentru leziunile precanceroase care duc la carcinom spinocelular. Tratamentul constă într-o singură ședință de laser fracționat urmată de expunerea la lumina fotodinamică și aplicarea unei substanțe medicamentoase care marchează zonele vulnerabile. Tratamentul este ușor de urmat, vindecarea producându-se în decursul unei săptămâni.
Carcinomul spinocelular se diagnostichează printr-o biopsie shave cu sau fără imunohistochimie. Tumorile localizare pe față, scalp, buze, urechi precum și tumorile localizate subunghial sau în zona genitală beneficiază de excizie controlată prin microchirughia Mohs. Această procedură verifică la microscop extinderea tumorii în timpul operației și permite astfel vindecarea completă. Tumorile localizate pe corp se operează la o margine de siguranță de 5 mm. După operație se face încadrarea tumorii în stadiul de evoluție și în cazul tumorilor avansate se recomandă și alte tratamente, conform protocoalelor de boală.
În cazul suspiciunii de carcinom spinocelular sau a unui diagnostic cert, Centrul Dr. Leventer este pregătit pentru a vă oferi schema de tratament adecvată.